Рой Джей Геронемус, Доктор медицины
Нью-йоркский центр лазерной и кожной хирургии, штат Нью-Йорк, Нью-Йорк 10016-4974 Lasers Surg.
Med. 38:169–176, 2006.
© 2006 Wiley-Liss, Inc.
Аблятивные лазеры (CO2 и Er:YAG) открыли новую страницу в решении проблем кожи, подвергшейся процессам фотостарения, однако сфера их применения ограничивается рядом серьезных побочных эффектов. При работе с неаблятивными лазерами осложнения возникают реже, однако эти лазеры менее эффективны. Принцип фракционного фототермолиза (ФФ) заключается в формировании на определённой глубине в коже серии микроскопических зон коагуляции, которые называются микротермальными лечебными зонами (МЛЗ), при этом окружающая МЛЗ ткань не повреждается. Образованных ран не видно, поскольку роговой слой во время воздействия остаётся практически неповреждённым и служит естественным ограничителем. Время реабилитации после операции и степень эритемы минимальны, поэтому пациенты могут использовать косметику непосредственно после лечения. Лечение методом ФФ, как и применение других неаблятивных лазеров, подразумевает проведение нескольких процедур. Процедура ФФ может быть проведена на любой части тела и является серьезной альтернативой в лечении дерматологических патологий, являясь свободной от нежелательных последствий, присущих аблятивным лазерам. ФФ можно использовать для удаления морщин на лице, рубцов постакне, хирургических рубцов, лечения мелазмы и фотостарения кожи.
КЛЮЧЕВЫЕ СЛОВА: инфракрасный; внутридермальное фокусирование; лазер; неаблятивный; фотостарение кожи; шлифовка лица; аппараты для лазерной эпиляции
Традиционные лазеры Предложенная в 1983 году, концепция селективного фототермолиза (СФ) позволила усилить избирательность воздействия лазера и уменьшить негативные эффекты, которые имеют место после лечения [1]. Лазерный луч подаётся на выбранный участок кожи в течение короткого промежутка времени для минимизации тепловой диффузии. Чтобы избежать теплового поражения окружающих тканей, энергия лазера подаётся короткими импульсами, а не непрерывным лучом. Цель данного метода — направить энергию лазера к нужному участку и не дать ей распространиться на окружающие ткани, где воздействие высокой температуры нежелательно [2].
СФ стал широко используемым методом для селективной фотокоагуляции кровеносных сосудов, пигментных клеток и волосяных фолликулов [3]. Хотя СФ значительно увеличил эффективность и безопасность лазеров, успех аблятивной и неаблятивной лазерной терапии всё ещё зависит от опыта специалиста, выполняющего процедуру. Аблятивные лазеры клинически весьма эффективны, однако при их использовании высока вероятность возникновения нежелательных эффектов, в то время как неаблятивная технология снижает вероятность возникновения таких эффектов, однако обладает ограниченной эффективностью. Аблятивные и неаблятивные лазеры используются при процедурах по омоложению кожи. Оба типа лазеров разработаны таким образом, чтобы максимально эффективно использовать принцип СФ.
Аблятивные CO2-лазеры излучают в длинноволновой ИК-области спектра (10 600 нм), хромофором для них является вода, содержащаяся в тканях. Лазер мгновенно нагревает клетки до более чем 100°C, результатом чего является: (1) вапоризация и удаление поверхностного слоя клеток; (2) коагуляционный некроз клеток и денатурация внеклеточных белков в нижележащем слое, (3) нефатальное повреждение клеток в более глубоких слоях [4]. Полностью устраняется эпидермис и слой дермы различной толщины [5], а кожа пациента после лечения выглядит более ровно и плотно благодаря сжатию коллагена под воздействием тепла [6].
Хотя использование импульсного CO2-лазера является наиболее эффективным для лечения кожи, подвергшейся процессам фотостарения [5–12], лечение нередко сопровождается выраженной эритемой и отеками, а также может осложниться ожогами и образованнием струпов. В среднем, эритема присутствует в течение 4,5 месяцев [13]. Также возможно развитие пигментных изменений, обострение герпетической инфекции (вирус простого герпеса – ВПГ), формирование рубцов, возникновение милий и дерматитов [13–15]. Техника одного прохода при шлифовке кожи с использованием СО2-лазера может уменьшить эти нежелательные эффекты [16]. Похоже, что использование этой техники многими врачами несколько сглаживает неприятные ощущения, которые ассоциируются с лечением CO2-лазером.
Также воздействующий на внутриклеточную воду Er:YAG-лазер с длиной волны 2940 нм считается менее агрессивным, чем CO2-лазер. Абляция Er:YAG-лазера более поверхностна, а раны заживают намного быстрее, однако его эффективность ниже, если используется та же плотность потока энергии и количество проходов, что и в случае с CO2-лазером [4]. Кроме того, при лечении Er:YAG-лазером происходит менее выраженное реконструирование коллагена, чем при лечении CO2-лазером [15]. Er:YAG-лазер используется для лечения солнечного эластоза и морщин, его эффективность возрастает при увеличении глубины теплового поражения. Для увеличения глубины фототермального воздействия, длительность импульсов Er:YAG должна быть увеличена [17]. Комбинированное использование CO2– и Er:YAG-лазеров может быть альтернативой использования одного CO2-лазера [18].
Неаблятивные лазеры выборочно повреждают элементы дермы; эпидермис во время проведения процедуры защищают путем охлаждения [19–32]. Как и аблятивные, некоторые неаблятивные лазеры испускают когерентное излучение с длинами волн, поглощаемыми водой. Неаблятивный лазер, длина волны которого составляет 1320 нм, и лазер на полупроводниковых диодах с длиной волны 1450 нм в сочетании с криогенным охладителем использовались для удаления морщин на лице [24].
Лечение неаблятивными лазерами переносится лучше, чем лечение аблятивными. Хотя фактически после травмирования в повреждаемой дерме образуется новый коллаген и это позволяет воздействовать на фотостарение, неаблятивные лазеры имеют меньшую или непредсказуемую эффективность, если сравнивать их с аблятивными лазерами [3, 33].

Fraxel re:store DUAL — фракционный лазер с непревзойденными характеристиками, предназначенный для неаблятивного фракционного ремоделирования кожи с целью омоложения, выравнивания рельефа, цвета текстуры.
Лазер Fraxel имеет 8 одобрений FDA и используется для ремоделирования поверхности кожи (fractional resurfacing).
Чтобы свести к минимуму недостатки традиционной аблятивной и неаблятивной лазерной терапии, исследователи изучили клинические эффекты фракционного фототермолиза (ФФ) [15]. Основные концепции этих исследований были представлены в 2003 году [34], а полные отчёты о них были подготовлены в течение 2005 года [3].
Khan и коллеги [3] использовали лазер с длиной волны 1500 нм, сфокусированный при помощи объективной линзы с высокой числовой апертурой (разрешающей способностью), для формирования серии микроскопических тепловых ран в форме столбиков, окружённых неповреждённой тканью. Эти серии ран отличались по структуре, чего можно было добиться с помощью фокусирования лазерного луча в разных слоях кожи. В результате было получено локальное тепловое повреждение дермы без разрушения эпидермиса и не требующее поверхностного охлаждения во время облучения.
Диаметр повреждённых участков составлял от 50 до 150 мкм, они имели эллиптическую форму и располагались на определённой глубине (0–550 мкм). При корректном выборе длины волны и числовой апертуры фокусирующей линзы даже маломощный (1 Вт) диодный лазер может достичь высокой плотности мощности на различной глубине в коже. Регулируя параметры лазера, исследователи могли управлять размером, глубиной и плотностью расположения участков термального повреждения. Длительность облучения варьировалась от 3 до 30 миллисекунд.
Микроскопические области термического повреждения, окружённые неповреждённой тканью, называются микротермальными лечебными зонами (МЛЗ). Плотность МЛЗ и пространство между ними варьируются в зависимости от количества энергии. Например, плотности МЛЗ 400, 1600 и 6400 МЛЗ/см2 соответствуют расстояниям между МЛЗ 500, 250 и 125 мкм [15]. Общая плотность в течение процедуры вычисляется посредством умножения количества проходов на установленное значение плотности.
Суммируя вышесказанное, можно сказать, что аблятивные и неаблятивные лазерные технологии формируют в коже слои термального нагрева, в то время как ФФ — столбики термального нагрева. Важно также то, что фототермолиз относится к термальному разрушению ткани, вызванному излучением. При использовании ФФ повреждение ткани по форме напоминает микроскопические столбики, которые распространяются в кожу и не ограничиваются определённым типом ткани. Поскольку каждая МЛЗ окружена неповреждённой тканью, сокращается путь перемещения кератиноцитов, и процесс восстановления заметно ускоряется.
Чтобы оценить биологические и клинические эффекты, связанные с ФФ, Манстайн (Manstein) и коллеги [15] обрабатывали предплечья и периорбитальные области с помощью прототипного фракционного устройства на основе лазера (Reliant MTZ™ SR, Reliant Technologies, Palo Alto, CA).
Для тестирования эффекта, получаемого при различной плотности МЛЗ (400, 1600 и 6400 МЛЗ/ см2) на коже, предплечья 15 здоровых людей (типы кожи II–VI) были обработаны один раз с помощью устройства ФФ с энергией импульса 5 мДж без помощи анестезии или охлаждения. Задержка в 50 миллисекунд между импульсами предотвращала распространение нагрева. Гистологическое изу- чение повреждения ткани были проведены через три месяца после обработки.
Типичные МЛЗ проникали на глубину 300 мкм и имели диаметр 100 мкм (Рис. 1). Восстановление эпителия заканчивалось через один день после обработки. Восстановление сопровождалось вытеснением разрушенных компонентов эпидермиса — микроэпидермальных некротических обломков (MENDS) — на границах МЛЗ. MENDS — это структуры (40–80 мкм в диаметре), имеющие форму пуговицы, которые содержат меланин и формируются под незатронутым роговым слоем над каждой дермальной раной. Появление MENDS свидетельствует о переходе кератиноцитов в активное состояние, при котором они участвуют в восстановлении тканей. В процессе формировании MENDS обработанные зоны приобретали лёгкий бронзовый оттенок, который сохранялся на протяжении нескольких недель после лазерной обработки.
Гистологические исследования также показали увеличение отложения муцина и наличие углублённой сети выступов на поверхности дермы. Обследование предплечий показало, что плотность МЛЗ 1600/см2 или менее хорошо воспринимается кожей и что побочные эффекты, характерные для аблятивной лазерной шлифовки, не проявляются на обработанных участках.
Боковые периорбитальные морщины у 30 человек были обработаны четыре раза с помощью ФФ-устройства, оборудованного портативным сканером. Большинству участников была сделана местная анестезия. Оператор перемещал сканер по коже для получения определённого лазерного рисунка с выбранной плотностью расположения МЛЗ. Сканер отслеживал скорость движения руки, поэтому время экспозиции составляло менее 5 миллисекунд для минимизации размывания контуров МЛЗ. Каждый импульс создавал один МЛЗ и имел длительность от 1,5 до 5 миллисекунд.
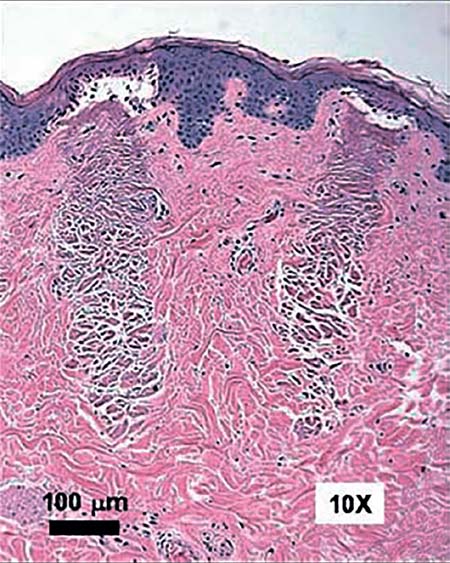
Рисунок 1. Гистологический срез человеческой кожи после обработки ФФ (15 мДж) демонстрирует две микротермальных зоны глубиной 560 мкм и шириной 135 мкм
При проведении этого исследования количество энергии и длина волны варьировались, а общая плотность МЛЗ удерживалась на постоянном уровне. Каждая обработка состояла из 10 проходов, 5 в одном направлении, и 5 в перпендикулярном направлении. Скорость создания МЛЗ составляла 120 с-1, а средняя суммарная плотность потока на один проход составляла от 1,6 до 3 Дж/см2. Состояние кожи участников впоследствии оценивалось по сглаживанию морщин, сжатию кожи, наличию болезненности и других нежелательных эффектов.
В плане сглаживания морщин и текстуры кожи через один и три месяца после последней обработки наблюдались как лёгкие, так и средние улучшения, что оценивалось пациентами и исследователями. После рандомизации фотографий исследователи-дерматологи выбирали послеоперационные фотографии в качестве «более качественных» в 96 % случаев от общего объёма фотографий пациентов. Через три месяца после последнего лечения оцененные по шкале Фицпатрика морщины стали значительно меньше по сравнению с теми, что были до лечения.
Что касается линейного сжатия кожи, следует отметить, что значительным оно было заметно в течение первой недели, затем через один месяц следовала релаксация и через три месяца после последней обработки выявлялось повторное сжатие кожи на 2,1 %.
Уровень боли во время процедуры менялся с каждым последующим проходом и уменьшался до нуля через 10–60 минут после проведения процедуры. Боль увеличивалась с последующими проходами, однако проходила в течение короткого периода времени после лечения. Уровень боли зависел от энергии лазера и не менялся при последующих процедурах. Отёк после процедуры уменьшался в течение 24 часов у 90 % пациентов. Эритема появлялась в течение одного дня, быстро уменьшалась в течение первой недели и практически исчезала через один месяц. Пигментные изменения замечены не были.
Авторы пришлю к заключению, что: (1) прототипное ФФ-устройство показало обнадёживающие результаты; (2) побочные эффекты были не так сильно выражены по сравнению с лечением аблятивными и неаблятивными лазерами; (3) дальнейшие исследования позволят точнее определить оптимальные параметры для лечения кожных патологий. Лазер Fraxel® (Reliant Technologies, Palo Alto, CA) был одобрен FDA для лечения пигментных нарушениий, периорбитальных морщин, мелазмы (меланодермии), дерматологических процедур, включающих коагуляцию мягких тканей и шлифовки кожи.
Наш стандартный протокол подготовки пациентов для ФФ требует: (1) умывания кожи с использованием моющего средства, (2) последующей обработки участка кожи 70 % спиртом; (3) нанесения голубой водорастворимой краски для фотодетекции (Reliant Technologies); (4) нанесения обезболивающей мази за один час до лечения. Краску нужно наносить осторожно, чтобы её не было слишком много. Пациенты, которым время подготовки кажется неприемлемым, не рассматриваются в качестве кандидатов на проведения ФФ.
Перед обработкой лазером на выбранный участок кожи наносится голубая краска (OptiGuide Blue, Reliant Technologies). Голубая краска не взаимодействует с лазером, а позволяет оптической системе устройства отслеживать скорость перемещения рукоятки лазера во время проведения процедуры. Скорость передвижения рукоятки определяет частоту испускания лазерного луча, благодаря чему достигается однородность покрытия кожи МЛЗ. Другими словами, когда скорость движения рукоятки лазера падает, частота включения лазера уменьшается. Напротив, когда скорость перемещения рукоятки увеличивается, увеличивается и частота включения. Голубая краска необходима для считывания оптическим сенсором данных о скорости передвижения рукоятки, что позволяет роботизированной системе изменять частоту импульсов лазера для поддержания одной и той же плотности МЛЗ, и, следовательно, обеспечения воспроизводимости. Благодаря вышеописанной функции отсутствует необходимость рассчитывать скорость передвижения рабочей рукоятки лазера, и воздействие на ткань всегда однородно.
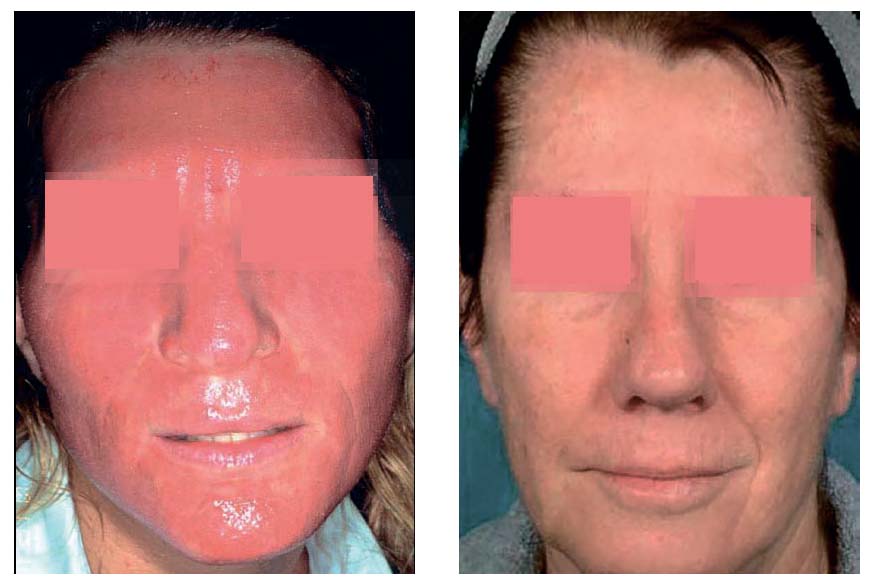
Рисунок 2. Слева: Шлифовка кожи с помощью CO2 лазера через один день после лечения с помощью абляции
Справа: Через один день после ФФ наблюдается всего лишь небольшое покраснение и отек
После нанесения голубой краски на обрабатываемый участок наносится обезболивающая мазь. Рукоятка лазера оборудована метками, которые помогают врачу во время проведения процедуры. В процессе прохождения рукоятки по покрытой мазью коже наконечник делает «борозды» в мази, показывая: (1) какие участки кожи были обработаны; (2) как выровнять рукоятку так, чтобы плотность МЛЗ была однородной.
Использование мази в качестве направляющей можно сравнить с движением по газону. В процессе того как работник двигает газонокосилку по газону, становится видно, какая часть травы была скошена. Он использует видимый след скошенной травы для позиционирования газонокосилки для следующего захода. Следы на мази точно также помогают врачу.
Протокол ФФ является относительно несложным и легко принимается пациентами. После того как кожа была подготовлена в соответствии с описанной выше процедурой, на её поверхности формируется от 2000 до 3000 МЛЗ/см2. В зависимости от показаний врач изменяет энергию лазера.
Гистологические исследования показывают, что при высокой используемой энергии происходит более глубокое проникновение в кожу [35]. Так, если дисхромия является поверхностным нарушением, а рубцы акне охватывают более глубокие кожные участки, для лечения дисхромий необходимо использовать небольшое количество энергии, а для лечения рубцов — большое. Если необходима более агрессивная обработка, увеличивают плотность МЛЗ.
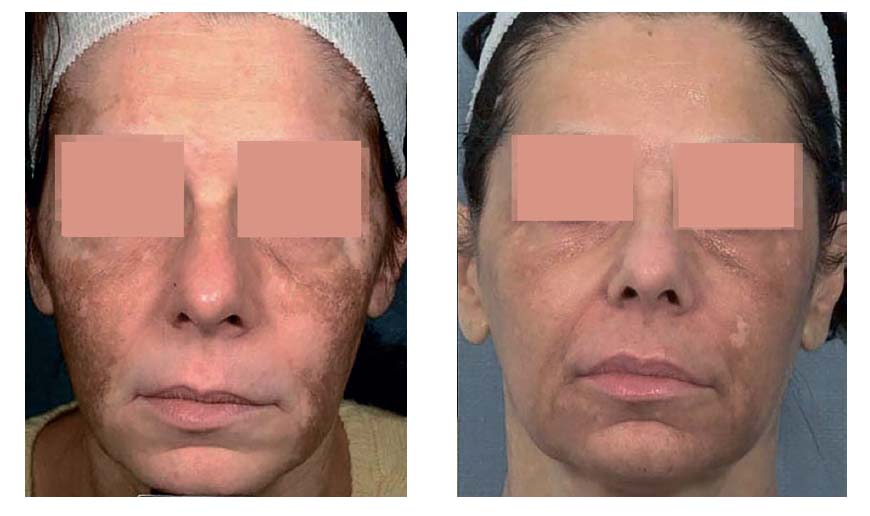
Рисунок 3. a, b: 48-летняя женщина с эпидермальной и дермальной мелазмой через 5 месяцев после ФФ-
обработки. Отмечается улучшение меланодермии, а также гипопигментации
Сама процедура, включающая контакт рукоятки лазера с поверхностью кожи, подразумевает суммарное использовании энергии приблизительно 2–4 кДж, если речь идет о полной обработке лица. Большинству пациентов не нужен послеоперационный уход за кожей. В случае возможного умеренного шелушения или сухости кожи необходимо использовать увлажняющие средства.
Для минимизации послеоперационной гиперпигментации очень важно избегать нахождения на солнце. Обычно это актуально для пациентов с более тёмным цветом кожи. Пациентам, у которых были обработаны верхние части щёк и нижние части век, для минимизации послеоперационного отека иногда назначают курс приёма кортикостероидов. Мы разрешаем нашим пациентам пользоваться небольшим количеством косметики после каждой обработки, поскольку в большинстве случаев кожа не повреждается.
Осенью 2004 года ФФ стал коммерчески доступным для клинического использования. С тех пор были изучены приемы охлаждения во время процедуры, побочные эффекты и эффективность при лечении фотостарения кожи, поверхностных морщин, мелазмы и рубцов (постакне, травматических и хирургических).
Так, были опрошены 20 пациентов, при ФФ-обработке кожи которых использовалось охлаждение воздухом [36]. Составленные врачами анкеты позволили выяснить, что 19 пациентов заметили уменьшение уровня боли при использовании такого рода охлаждения. Впоследствии охлаждение с помощью сжатого воздуха стало неотъемлемой частью процедуры лечения.
Мы также оценили немедленные и краткосрочные побочные эффекты ФФ при обработке лица, шеи, груди и рук пациентов [37]. После лечения у пациентов наблюдалась кратковременная эритема (100 %), ксероз (87 %), отек лица (82 %), шелушение (60 %), несколько поверхностных царапин (47 %), зуд (37 %) и бронзирование кожи (27 %). Средний уровень боли по шкале от 1 до 10 составлял 4,6. Личные встречи некоторых пациентов пришлось отложить на один или два дня. О долгосрочных негативных эффектах никто не сообщал.
В течение короткого периода после процедуры ни разу не наблюдалось появления послеоперационных рубцов, значительной гиперпигментации, гипопигментации и стойкого бактериального заражения, что указывает на безопасность и хорошую переносимость ФФ (Рис. 2). Иногда наблюдалась кратковременная активизация вируса простого герпеса, что требовало профилактики в конкретных случаях. С последующими модификациями рукоятки лазера количество поверхностных царапин уменьшилось практически до нуля. Во время исследований мы не сталкивались с долгосрочной гипопигментацией и рубцами.
Хотя ФФ не всегда является эффективным для лечения мелазмы, эффективность данного метода была признана множеством пациентов с различными типами кожи, которые страдали от этого заболевания (Рис. 3).
Мы оценили воздействие ФФ на пациентку, которой не помогли традиционные методы лечения мелазмы. Таннос (Tannous) и коллеги [38] добились значительного уменьшения пигментации на лице (эпидермальной и дермальной) через шесть месяцев после проведения двух ФФ-процедур на всём лице с перерывом в три недели между ними. Авторы пришли к выводу, что ФФ может быть эффективным и безопасным методом воздействия для уменьшения пигментации как в эпидермисе, так и в дерме, что характерно для мелазмы. Эти результаты очень важны, поскольку традиционная лазерная терапия ограниченно эффективна и имеет высокую вероятность появления послеоперационной гиперпигментации при лечении мелазмы [39, 40].
Мы также выяснили, что лечение мелазмы методом ФФ является результативным для пациентов с различными типами кожи.
ФФ оказался очень полезным при лечении фотостарения кожи: пятна, общая текстура кожи и увеличенные поры улучшались после проведения 3–5 операций. Многие признаки фотостарения имеют тенденцию сходить на нет после проведения серии операций, при этом интервал между операциями может составлять от 1 до 3 недель (Рис. 4). По нашему опыту ФФ также эффективен для разглаживания небольших и средних морщин (Рис. 5). Менее эффективным он оказался при разглаживании более глубоких морщин. Например, вертикальные морщины возле верхней губы уменьшаются, но не удаляются так, как при использовании более агрессивной аблятивной лазерной техники или дермабразии. Хотя, судя по нашему опыту, пациенты выбирают несколько меньшую эффективность данного метода в отношении морщин, приобретая гарантированно минимальные послеоперационные осложнения и значительно меньший риск развития пигментных изменений.
Одним из больших преимуществ ФФ является возможность лечить не только лицо, но и другие участки тела. Можно безопасно обрабатывать шею, грудь, спину и конечности. Аблятивная обработка вне лица может привести к образованию рубцов или гиперпигментации, в том числе постоянной. ФФ позволяет безопасно и эффективно лечить дисхромию, небольшие морщины, увеличенные поры, а также атрофические и гипертрофические рубцы практически на любом участке тела.
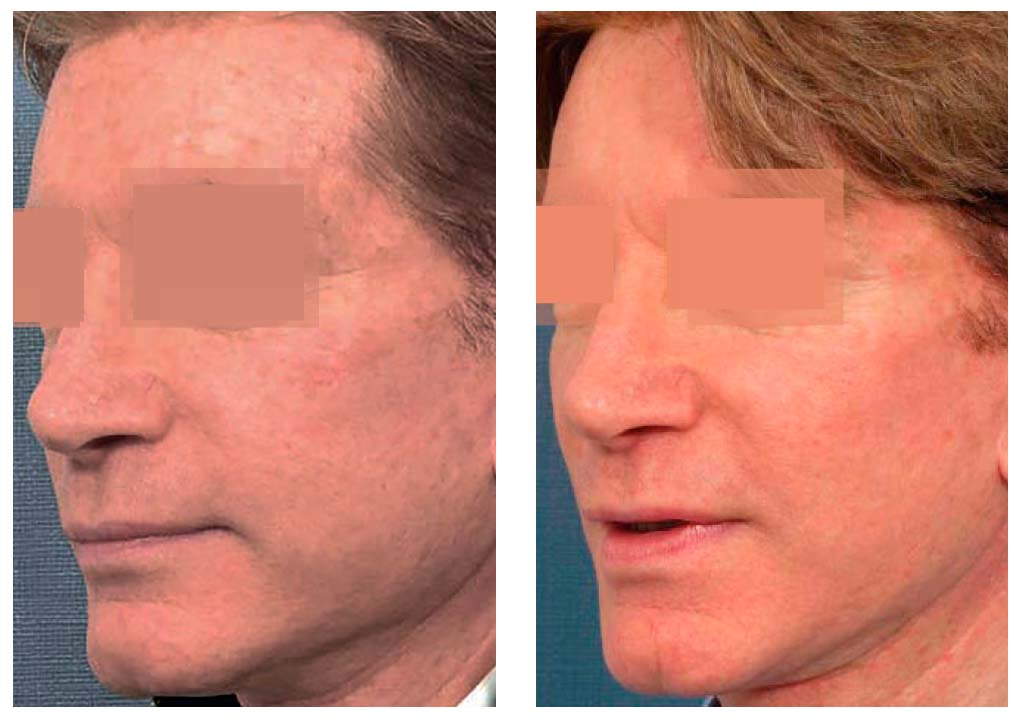
Рисунок 4. 40-летний мужчина с фотостареющей кожей (a) до и (b) через 3 месяца после пяти сеансов ФФ
Один из самых лучших результатов ФФ дает при устранении негативных последствий акне (Рис. 6). Семнадцати пациентам с рубцами типа «ise-pick», «boxcar» и «rolling» были сделаны по пять ФФ-процедур с интервалами от одной до трех недель [41]. Улучшение, оцененное по цифровым топографическим снимкам высокого разрешения, а также заполненным пациентами анкетам, произошло соответственно с 25 до 50 %, с 22 до 62 % и с 29 до 67 %. У пациентов наблюдалась временная послеоперационная эритема, небольшой отёк лица и ксероз. Послеоперационной гиперпигментации, гипопигментации и рубцевания не наблюдалось. Мы также добились неплохих результатов в лечении ФФ рубцов постакне у людей с тёмным цветом кожи.
Клиническое применение ФФ продолжает расширяться. Например, есть доказательства того, что с помощью ФФ удалось уменьшить выраженность стрий на коже [42].
Поскольку ФФ — это новая методика, наши результаты должны оцениваться как предварительные. Необходимо выяснить долгосрочные побочные эффекты и преимущества процедуры. Для подтверждения наших результатов необходимо провести ряд длительных исследований на большем количестве пациентов с различными формами заболеваний кожи. Параметры процедуры ФФ должны постоянно уточняться для улучшения конечного результата, минимизации дискомфорта и затрат пациентов. По мнению автора, по влиянию ФФ на эритему и телеангиэктазию информации до сих пор нет.
ФФ — это новый подход к неаблятивной лазерной терапии, при использовании которой на контролируемой глубине в дерме формируются серии микротермальных лечебных зон. Данная техника позволяет коагулировать нижние слои эпидермиса и дерму, практически не затрагивая роговой слой эпидермиса, что позволяет защищитить зоны коагуляции во время их разрешения и реорганизации. Обрабатываемые участки полностью восстанавливаются в течение 24 часов, тогда как при аблятивной терапии этот промежуток составляет две недели. Эритема умеренна, поэтому пациенты могут наносить косметику на лицо непосредственно после операции.
Как и другие неаблятивные методы, ФФ требует проведения нескольких процедур. По нашему опыту можно сказать, что таких же результатов, как при проведении нескольких процедур ФФ, можно добиться, проведя лишь одну операцию с использованием Er:YAG или аблятивного СО2-лазера (по крайней мере, это касается морщин на лице). Но при обработке Er:YAG или CO2-лазером время, которое пациент теряет на восстановление, составляет от 7 до 10 дней. Процедура ФФ вызывает намного меньше серьезных побочных эффектов, чем аблятивные процедуры. За исключением лечения глубоких морщин, результаты применения ФФ и аблятивных лазеров эквиваленты. Все эти преимущества ФФ перед аблятивными методами обновления кожи очевидны.
В заключение можно сказать, что наш опыт и первые полученные результаты говорят о том, что технология ФФ является безопасной и эффективной альтернативой лечения морщин, рубцов постакне, хирургических рубцов, мелазмы и фотостарения кожи.
Доктору Kin Chan, который помог в подготовке гистологического микроснимка.
1. Anderson RR, Parrish JA. Selective photothermolysis: Precise microsurgery by selective absorption of pulsed radiation. Science 1983; 220:524–527.
2. McKenzie AL. Physics of thermal processes in laser-tissue interaction. Phys Med Biol 1990;35:1175–1209.
3. Khan MH, Sink RK, Manstein D, Eimerl D, Anderson RR. Intradermally focused infrared laser pulses: Thermal effects at defined tissue depths. Lasers Surg Med 2005; 36: 270–280.
4. Khatri KA, Ross V, Grevelink JM, Magro CM, Anderson RR. Comparison of erbium:YAG and carbon dioxide lasers in Fig. 6. A 19-year-old man with acne scarring (a) before and (b) 4 months after six FP treatments. FRACTIONAL PHOTOTHERMOLYSIS 175 resurfacing of facial rhytides. Arch Dermatol 1999; 135:391–397.
5. Fitzpatrick RE, Goldman MP, Satur NM, Tope WD. Pulsed carbon dioxide laser resurfacing of photoaged facial skin. Arch Dermatol 1996; 132:395–402.
6. Hruza GJ, Dover JS. Laser skin resurfacing. Arch Dermatol 1996; 132:451–455.
7. Waldorf HA, Kauvar AN, Geronemus RG. Skin resurfacing of fine to deep rhytides using a char-free carbon dioxide laser in 47 patients. Dermatol Surg 1995;21:940–946.
8. Lowe NJ, Lask G, Griffin ME. Laser skin resurfacing. Preand post treatment guidelines. Dermatol Surg 1995;21:1017– 1019.
9. Lowe NJ, Lask G, Griffin ME, Maxwell A, Lowe P, Quilada F. Skin resurfacing with the Ultrapulse carbon dioxide laser. Observations on 100 patients. Dermatol Surg 1995;21:1025–1029.
10. Lask G, Keller G, Lowe N, Gormley D. Laser skin resurfacing with the SilkTouch flashscanner for facial rhytides. Dermatol Surg 1995;21:1021–1024.
11. David LM, Sarne AJ, Unger WP. Rapid laser scanning for facial resurfacing. Dermatol Surg 1995; 21:1031–1033.
12. Ho C, Nguyen Q, Lowe NJ, Griffin ME, Lask G. Laser resurfacing in pigmented skin. Dermatol Surg 1995;21:1035– 1037.
13. Nanni CA, Alster TS. Complications of carbon dioxide laser resurfacing. An evaluation of 500 patients. Dermatol Surg 1998;24:315–320.
14. Bernstein L, Kauvar A, Grossman M, Geronemus R. The short and long term side effects of carbon dioxide laser resurfacing. Dermatol Surg 1997;23:519–525.
15. Manstein D, Herron GS, Sink RK, Tanner H, Anderson RR. Fractional photothermolysis: A new concept for cutaneous remodeling using microscopic patterns of thermal injury. Lasers Surg Med 2004;34:426–438.
16. Alster T, Hirsch R. Single-pass CO2 laser skin resurfacing of light and dark skin: Extended experience with 52 patients. J Cosmet Laser Ther 2003;5:39–42.
17. Ross EV, McKinlay JR, Sajben FP, Miller CH, Barnette DJ, Meehan KJ, Chhieng NP, Deavers MJ, Zelickson BD. Use of a novel erbium laser in a Yucatan minipig: A study of residual thermal damage, ablation, and wound healing as a function of pulse duration. Lasers Surg Med 2002;30:93–100.
18. Millman AL, Mannor GE. Combined erbium:YAG and carbon dioxide laser skin resurfacing. Arch Facial Plast Surg 1999; 1:112–116.
19. Goldberg DJ, Whitworth J. Laser skin resurfacing with the Qswitched Nd:YAG laser. Dermatol Surg 1997; 23:903–906.
20. Herne KB, Zachary CB. New facial rejuvenation techniques. Semin Cutan Med Surg 2000;19:221–231.
21. Bjerring P, Clement M, Heickendorff L, Egevist H, Kiernan M. Selective non-ablative wrinkle reduction by laser. J Cutan Laser Ther 2000;2:9–15.
22. Ross EV, Sajben FP, Hsia J, Barnette D, Miller CH, McKinlay JR. Nonablative skin remodeling: Selective dermal heating with a midinfrared laser and contact cooling combination. Lasers Surg Med 2000;26:186–195.
23. Menaker GM, Wrone DA, Williams RM, Moy RL. Treatment of facial rhytides with a nonablative laser: A clinical and histologic study. Dermatol Surg 1999;25:440–444.
24. Kelly KM, Nelson JS, Lask GP, Geronemus RG, Bernstein LJ. Cryogen spray cooling in combination with nonablative laser treatment of facial rhytides. Arch Dermatol 1999; 135:691–694.
25. Goldberg DJ. Full-face nonablative dermal remodeling with a 1320 nm Nd:YAG laser. Dermatol Surg 2000;26:915–918.
26. Trelles MA, Allones I, Luna R. Facial rejuvenation with a nonablative 1320 nm Nd:YAG laser: A preliminary clinical and histologic evaluation. Dermatol Surg 2001;27:111–116.
27. Levy JL, Trelles M, Lagarde JM, Borrel MT, Mordon S. Treatment of wrinkles with the nonablative 1,320- nm Nd:YAG laser. Ann Plast Surg 2001;47:482–488.
28. Lupton JR, Williams CM, Alster TS. Nonablative laser skin resurfacing using a 1540 nm erbium glass laser: A clinical and histologic analysis. Dermatol Surg 2002;28:833–835.
29. Fournier N, Dahan S, Barneon G, Rouvrais C, Diridollou S, Lagarde JM, Mordon S. Nonablative remodeling: A 14-month clinical ultrasound imaging and profilometric evaluation of a 1540 nm Er:Glass laser. Dermatol Surg 2002;28:926–931.
30. Mordon S, Capon A, Creusy C, Fleurisse L, Buys B, Faucheux M, Servell P. In vivo experimental evaluation of skin remodeling by using an Er:Glass laser with contact cooling. Lasers Surg Med 2000;27:1–9.
31. Fournier N, Dahan S, Barneon G, Diridollou S, Lagarde JM, Gall Y, Mordon S. Nonablative remodeling: Clinical, histologic, ultrasound imaging, and profilometric evaluation of a1540 nm Er:glass laser. Dermatol Surg 2001;27:799–806.
32. Muccini JA Jr, O’Donnell FE Jr, Fuller T, Reinisch L. Lasertreatment of solar elastosis with epithelial preservation. Lasers Surg Med 1998;23:121–127.
33. Grema H, Greve B, Raulin C. Facial rhytides—Subsurfacing or resurfacing? A review. Lasers Surg Med 2003;32:405–412.
34. Huzaira M, Anderson RR, Sink K, Manstein D. Intradermal focusing of near-infrared optical pulses: A new approach for non-ablative laser therapy. Lasers Surg Med 2003;32(Suppl 15):17–38.
35. Data on file, Reliant Technologies, Inc.
36. Fisher GH, Kim KH, Bernstein LJ, Geronemus RG. Concurrent use of a handheld forced cold air device minimizes patient discomfort during fractional photothermolysis. Dermatol Surg 2005;31(9 Pt 2):1242–1243.
37. Fisher GH, Geronemus RG. Short-term side effects of fractional photothermolysis. Dermatol Surg 2005;31(9 Pt 2): 1245–1249.
38. Tannous ZS, Astner S. Utilizing fractional resurfacing in the treatment of therapy-resistant melasma. J Cosmet Laser Ther 2005;7:39–43.
39. Taylor CR, Anderson RR. Ineffective treatment of refractory melasma and postinflammatory hyperpigmentation by Qswitched ruby laser. J Dermatol Surg Oncol 1994;20:592–597.
40. Nouri K, Bowes L, Chartier T, Romagosa R, Spencer J. Combination treatment of melasma with pulsed CO2 laser followed by Q-switched alexandrite laser: A pilot study. Dermatol Surg 1999;25:494–497.
41. Fisher GH, Skover G, Geronemus RG. Treatment of acneiform scars with fractional photothermolysis. Lasers Surg Med 2005; April.
42. Bernstein LJ, Kim K, Chapas A, Geronemus R. Treatment of striae distensae with fractional photothermolysis. Paper presented at: 25th Annual Scientific Meeting of the American Society of Laser Medicine and Surgery held in Orlando.