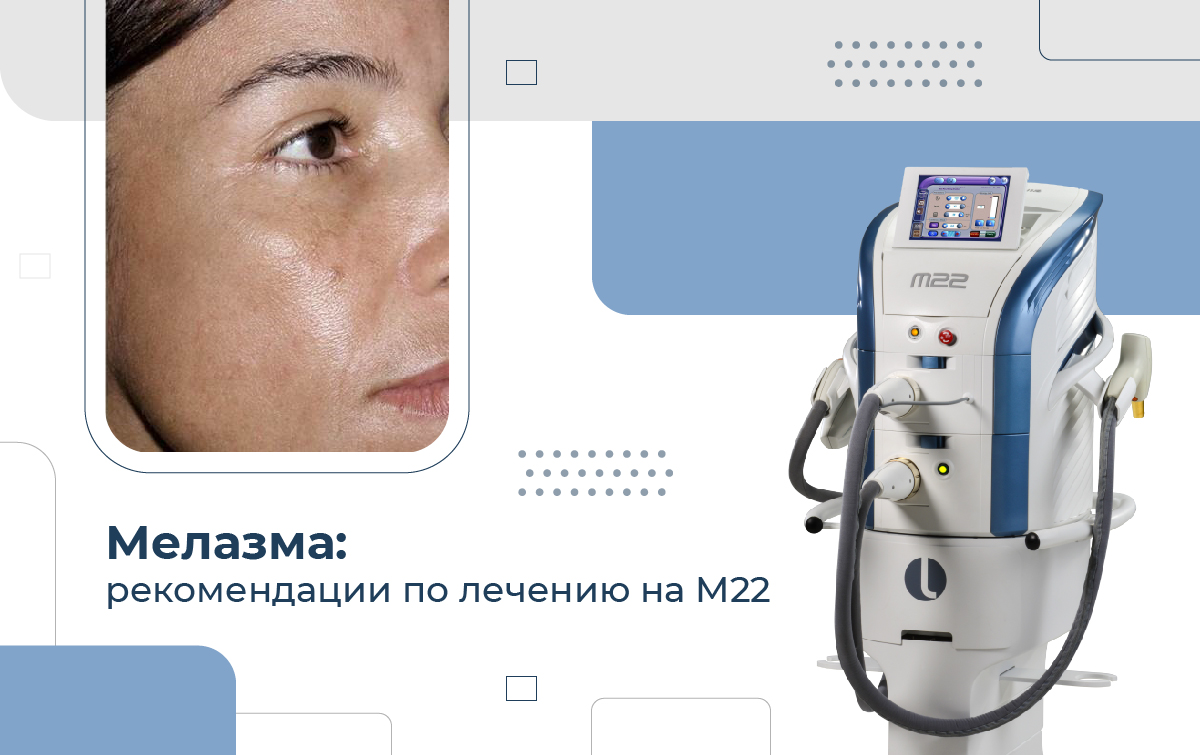
Мелазма, также известная как «хлоазма» или «маска беременности» является приобретенной дисхромией кожи, характеризующейся появлением четко очерченных симметричных участков гипермеланоза в зонах, подверженных воздействию солнца. Это заболевание наиболее распространено среди населения с типами кожи III–IV по Фицпатрику, преимущественно встречается у женщин (90%), чаще у представительниц Средиземноморья, Азии, Африки или Латинской Америки [1, 2, 3].
Гистологически мелазму можно классифицировать по глубине залегания меланина на эпидермальную (70%), дермальную (10%) и смешанную (20%), а по локализации — на центрофациальную, малярную и мандибулярную [4]. Исследования говорят о возможном влиянии на появление мелазмы таких факторов, как генетическая предрасположенность, воздействие солнца, возраст, пол, гормональный фон, беременность, дисфункция щитовидной железы, использование косметических средств и лекарственных препаратов [5].
Как правило, для определения локализации пигмента используют лампу Вуда, но этот метод обследования способен выявлять лишь эпидермальную мелазму и ненадежен при диагностике кожи V–VI типов по Фицпатрику, поскольку пигмент темной кожи препятствует выявлению дермального меланина [6].
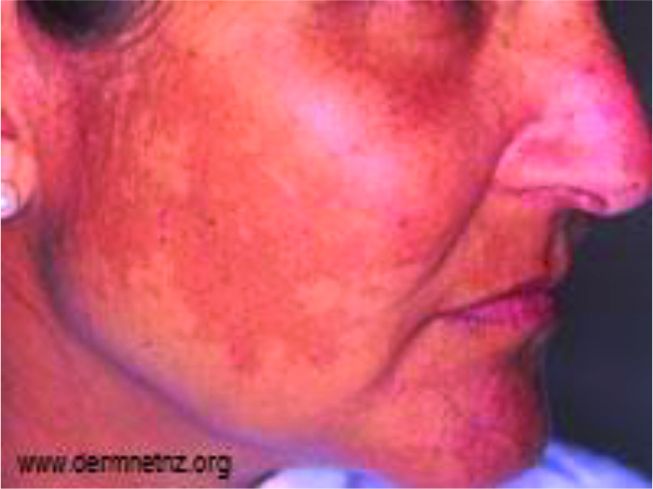
Основным клиническим признаком мелазмы являются участки выраженной гиперпигментации, но у пациентов, страдающих ей, также имеются и другие проявления, в том числе выраженная телеангиэктатическая эритема, граничащая с пигментированными участками, которую можно увидеть в поляризованном свете.
Мультиэтиологичность, разнообразие проявлений и хронический характер мелазмы делают ее состоянием, требующим лечения, и, как правило, для достижения оптимальных результатов требуется комбинация методов. Кроме того, необходимость соблюдения баланса между разрушением меланоцитов дермы и меланогенезом, начинающимся в ответ на воспаление, остается главным препятствием при разработке эффективных терапевтических протоколов.
Мелазма гистологически может напоминать поствоспалительную гиперпигментацию, главным клиническим признаком, отличающим их друг от друга, является наличие или отсутствие предшествующего воспаления. Кроме того, дифференциальная диагностика мелазмы на лице должна исключать экзогенный охроноз и черный акантоз.
И последнее, чтобы добиться ремиссии без рецидива, важна готовность пациента круглый год соблюдать надлежащие меры защиты от солнца и избегать его воздействия.
Многофункциональная лазерная/IPL М22 платформа для лечения десятков показаний в косметологии, эстетической медицине и дерматологии. Используется врачами во всем мире, является универсальным инструментом в решении множества задач, ценится за отличные результаты, простоту в использовании и надежность.
Первоочередным методом лечения мелазмы, как правило, является применение наружных средств. Наиболее распространенным из них является комбинация трех компонентов: гидрохинон + ретиноиды + стероиды, так называемая модифицированная формула Клигмана – Уиллиса, назначаемая к применению в течение короткого периода в дозировке, зависящей от типа кожи. Такие средства влияют на синтез меланина (ингибирование тирозиназы) и связаны с фотозащитой широкого спектра.
Вторым по популярности методом являются поверхностные и срединные пилинги, иногда их применяют в качестве дополнительной терапии. Этот метод разрушает нежелательный меланин, но может вызывать обострение патологии, особенно у пациентов с темной кожей. Лазерная и иные виды фототерапии являются альтернативой для пациентов с мелазмой, устойчивой к другим методам лечения, но и они могут приводить к ухудшению состояния при некорректном их применении.
В действительности темные типы кожи более предрасположены к поствоспалительной гиперпигментации после такой терапии, и вероятность рецидива для них выше, если использовать слишком агрессивные параметры. Среди методов терапии, применяющих энергию света, есть три основные технологии, и каждая из них представлена в многофункциональной платформе M22™.
Интенсивный импульсный счет показал свою эффективность в лечении пятен на коже лица, но при его применении остается высоким риск поствоспалительной гиперпигментации [7]. Кроме того, при длительности импульса, составляющей миллисекунды, невозможно разрушить дермальные меланосомы, у которых время термической релаксации определяется в наносекундах.
Поэтому IPL-терапия будет приводить к временному улучшению эпидермальной, но не дермальной мелазмы. В сравнительном исследовании влияния IPL на поверхностные и глубоко залегающие меланоциты 76–100% осветление достигалось у поверхностных дисхромий, тогда как у глубоких средний показатель осветления составлял < 25% [8]. IPL-терапия при неверном выборе параметров часто приводит к образованию корочек, а повреждение эпидермиса может вызывать поствоспалительную гиперпигментацию [9].
IPL также эффективен при наличии телеангиэктатической эритемы, но случаям, когда хромофорами выступают и меланин, и гемоглобин, следует уделять предельное внимание, поскольку можно получить нежелательный объемный нагрев при поглощении ими световой энергии.
Исходя из опыта авторов, после IPL-терапии и первичного осветления пигментации у небольшого процента пациентов может наблюдаться повторное потемнение очагов мелазмы, и выглядит это даже хуже, чем до лечения. Следует предупреждать пациентов о таком риске и наблюдать за подобными случаями.
Воздействующий на большую глубину Q-Switched Nd:YAG-лазер 1064 нм с низким флюенсом, имеющий режим «лазерное тонирование», дает быстрые, заметные и долгосрочные улучшения у азиатских пациентов [10, 11]. Небольшие дозы воздействия этим лазером вызывают повреждение меланосом, приводя к фрагментации и разрыву гранул меланина в цитоплазме [12].
«Лазерное тонирование» рекомендовано для всех типов кожи. Этой технике легко научиться, процедура безболезненна, проводится довольно быстро. Главным преимуществом является то, что лазер разрушает меланин, не повреждая клетки, что делает этот метод самым безопасным из всех. Однако слишком частые сеансы, сопровождающиеся интенсивной эритемой, в некоторых случаях вызывают появление конфеттиподобной гипопигментации [13].
Большое количество исследований показало эффективность лечения мелазмы при помощи фракционных неаблятивных эрбиевых лазеров на стекле, подходящих для всех типов кожи. Характерная для них длина волны не различает цвет. Лазерный луч создает в коже глубокие микроскопические столбики коагуляции, которые служат каналами удаления ненужных меланоцитов при любом из трех гистологических типов мелазмы.
Поскольку при этом методе не возникает открытых ран, восстановление проходит быстрее, а осложнения, свойственные методам, повреждающим эпидермис, такие как гипер- или гипопигментация, ограничены. Эффективность и безопасность неаблятивных фракционных лазеров изучали и сравнивали с результатами терапии наружными средствами с применением тройной формулы. Результаты в группах были схожими, но удовлетворенность лечением и желание рекомендовать его было выше в группе лазерной терапии [14].
Таблица 1.
| IPL | Q-Switched Nd:YAG 1064 нм с низким флюенсом |
ResurFX 1565 нм | |
| Подходящий тип кожи | ≤ IV | Все | ≤ IV |
| Механизм действия | Фототермолиз | • Фотомеханическое воздействие • Клеточный селективный фототермолиз |
Фракционный фототермолиз, за один пасс |
| Риск поствоспалительной гиперпигментации | Высокий | Низкий | Средний |
| Гистологический характер |
Эпидермальная с/без телеангиэктатической эритемы* *при воздействии на сосуды при помощи IPL и параллельном применении крема с тройной формулой наблюдается значительное осветление пигментации по сравнению с применением только крема [15] |
Дермальная | Все |
| Конечные точки лечения |
• Умеренная эритема • Отсутствие постпроцедурного потемнения |
• Умеренная эритема без петехии • Отсутствие отбеливания |
• Умеренная эритема • Умеренная эдема |
| Средний интервал между сеансами | 4–6 недель | 1–3 недели* *Риск лейкодермы уменьшается при увеличении интервала |
6-8 недель |
| Среднее количество сеансов для одного метода | 3-6 | 6-8 | 3-6 |
| Параметры, требующие особого внимания | • Длительная задержка между импульсами • Множественные импульсы • Сдержанные значения флюенса |
• Размер пятна более 6 мм • 1-3 пасса* *с минимальным перекрытием |
Низкая плотность |
| Эпидермальная мелазма до IV типа кожи |
Дермальная мелазма, до VI типа кожи |
Смешанная мелазма, до V типа кожи |
|
| Параметры |
Фильтры* *из рекомендованных выбирайте: Возможно применение воздушного охлаждения; дайте охладиться световодам до и после импульса для большей защиты эпидермиса. При телеангиэктатической эритеме используйте фильтры менее 615нм и сдержанные параметры для мелазмы с большей плотностью пигмента. |
• Флюенс* 0,9–1,6 Дж/см²
Kauvar [16] изучал комбинацию микродермабразии и лазера QS с низким флюенсом в сочетании с терапией на основе гидрохинона у субъектов с мелазмой, устойчивой к терапии. Два прохода лазером QS непосредственно после микродермабразии. До 4 сеансов с интервалом в 4 недели.
|
20 мДж ≤ Энергия* ≤ 35
Se Young Na и соавторы [17] изучали сочетание IPL и QS Nd:YAG как хорошую терапевтическую опцию, особенно в лечении смешанного типа мелазмы. Один сеанс IPL, затем через 2 недели 4 еженедельных сеанса QS Nd:YAG с низким флюенсом. |
LUMENIS не дает медицинских назначений. Указанные параметры приведены в качестве рекомендуемых. Индивидуальный план лечения должен разрабатываться с учетом клинических знаний, наблюдения за реакцией кожи на действие лазера и желаемых клинических результатов. Для получения более полной информации о порядке применения платформы M22™, мерах безопасности и уходу за пациентом, пожалуйста, обратитесь к Руководству пользователя и Клиническим рекомендациям. Меняйте параметры в зависимости от показаний и настраивайте их в соответствии с Клиническими рекомендациями.
Предупреждение: В США лечение мелазмы с применением модуля ResurFXTM не имеет одобрения FDA.
1. Epidemiology of melasma in Brazilian patients: a multicenter study. Hexsel D, Lacerda DA, Cavalcante AS, et al. (2014) 53(4):440-4
2. Melasma: a clinico-epidemiological study of 312 cases. Achar A and Rathi SK. Indian J Dermatol. 2011; 56(4):380-2
3. Epidemiology of skin diseases in people of color. Taylor SC. Cutis 2003; 71(4):271-5
4. The safety and efficacy of salicylic acid chemical peels in darker racial-ethnic groups. Grimes PE Dermatol Surg. 1999; 25:18-22
5. Melasma: a clinical, light microscopic, ultrastructural, and immunofluorescence study. Sanchez NP, Pathak MA, Sato S, Fitzpatrick TB, Sanchez JL, Mihm MC Jr. J Am Acad Dermatol. 1981 Jun; 4(6):698-710
6. Melanin pigmentary disorders: treatment update. Ortonne JP, Passeron T. Dermatol Clin. 2005 Apr; 23(2):209-26
7. Study of the incidence and nature of «very subtle epidermal melasma» in relation to intense pulsed light treatment. Negishi K, Kushikata N, Tezuka Y, Takeuchi K, Miyamoto E, Wakamatsu S. Dermatol Surg. 2004 Jun; 30(6):881-6
8. Intense pulsed light for melanocytic lesions. Moreno Arias GA and Fernando J. Dermatol Surg 2001; 27:397-400
9. Efficacy and safety of intense pulsed light in treatment of melasma in Chinese patients. Li YH, Chen JZ, Wei HC, et al. Dermatol Surg 2008; 34:693-701
10. New melasma treatment by collimated low fluence Q-switched Nd:YAG laser . Jeong SY, Chang SE, Bak H, Choi JH, Kim IH. Korean J Dermatol. 2008;46:1163–1170
11. Melasma treatment in Korean women using a 1064-nm Q-switched Nd:YAG laser with low pulse energy. Cho SB, Kim JS, Kim MJ. Clin Exp Dermatol. 2009 Dec; 34(8):e847-50
12. Lasers for Treatment of Melasma and Post-Inflammatory Hyperpigmentation . Pooja Arora, Rashmi Sarkar. J Cutan Aesthet Surg. 2012 Apr-Jun; 5(2): 93–103
13. Intense Pulsed Light and Low-Fluence Q-Switched Nd:YAG Laser Treatment in Melasma Patients. Se Young Na, M.D., Soyun Cho, M.D., Ph.D., and Jong Hee Lee, M.D., Ph.D. Ann Dermatol. 2012 Aug; 24(3): 267–273
14. Nonablative 1550-nm fractional laser therapy versus triple topical therapy for the treatment of melasma: a randomized controlled pilot study. Kroon MW. J Am Acad Dermatol. 2011 Mar; 64(3):516-23
15. Treatment of melasma and the use of intense pulsed light: a review. Zaleski L1, Fabi S, Goldman MP. J Drugs Dermatol. 2012 Nov;11(11):1316-20
16. The Evolution of Melasma Therapy: Targeting Melanosomes Using Low-Fluence Q-Switched Neodymium-Doped Yttrium Aluminium Garnet Lasers. Arielle N.B. Kauvar, MD. Semin Cutan Med Surg 31:126-132 © 2012
17. Intense Pulsed Light and Low-Fluence Q-Switched Nd:YAG Laser Treatment in Melasma Patients. Se Young Na, M.D., Soyun Cho, M.D., Ph.D., Jong Hee Lee, M.D., Ph.D. Ann Dermatol 2012; Vol. 24, No. 3