Лечение розацеа
Premium Aesthetics
Premium Aesthetics – доступ к материалам для специалистов
Пожалуйста, укажите имя сотрудника Premium Aesthetics, который может подтвердить ваш статус клиента. Если вы еще не являетесь нашим клиентом, это поле заполнять не обязательно
Вход
Выслать пароль на email
БЕСПЛАТНАЯ КОНСУЛЬТАЦИЯ: поможем врачам и владельцам клиник выбрать оборудование для лечения розацеа
Оглавление
Розацеа является распространенным заболеванием, характеризующимся гиперемией лица, телеангиэктазиями, грубостью кожи и воспалительными папуло-пустулезными изменениями. Другие названия данной патологии: розовые угри, acne rosacea, teleangiectasiasis faciei, couperose, gutta rosacea (от франц. «goutterose» — «розовая капля»), pustule de vin (перевод с франц.: «винные пузырьки»). Как можно заметить, исторические названия розацеа указывают на связь данного заболевания с употреблением алкогольных напитков.
В нашей компании Вы можете приобрести следующее оборудование для лечения розацеа:
По некоторым оценкам, розацеа затрагивает до 15% светлокожих европейцев. Проведенное в Швеции исследование показало, что данная болезнь зафиксирована у 1 из 10 работников среднего звена (так называемый middle class). По информации российских врачей-дерматологов, на долю розацеа приходится около 5% всех дерматологических диагнозов. В то же время российские косметологи считают, что эта цифра значительно выше — 20,6%.
Экспертная комиссия Национального общества розацеа (National Rosacea Society) делит розацеа на 4 типа:
- Эритематозно-телеангиэктатический.
- Папуло-пустулезный.
- Фиматозный.
- Офтальмологический.
Обычно болезнь состоит из целого ряда симптомов и признаков, при этом у многих пациентов присутствуют сразу несколько типов розацеа.
Этиология и патогенез розацеа
Учитывая высокую заболеваемость людей европеоидной расы, генетический механизм возникновения розацеа на лице предполагается в качестве основного, хотя конкретный ген, ответственный за данную патологию, не идентифицирован.
Поскольку в терапии розацеа с определенной долей успеха используются антибиотики, было высказано предположение, что причиной заболевания являются бактерии. Например, Bacillus oleronius (неподвижный грамотрицательный микроорганизм, выделенный из клещей рода Demodex) стимулирует синтез аллергенных белков у некоторых пациентов с розацеа.
Многие специалисты сходятся во мнении о том, что розацеа вызывается комбинацией нарушений регуляции иммунной системы, аномальной передачи сигналов к нервам и сосудам и дисбиоза микрофлоры. Это, в конечном счете, приводит к повышению кожной чувствительности и развитию хронического воспаления.
Несмотря на трудности в определении причин розацеа на лице, установлены основные провоцирующие факторы (триггеры) данного заболевания — высокая температура, инсоляция, острая пища, употребление алкоголя, физические нагрузки, чувство гнева или смущения. Одни триггеры, например высокая температура, напрямую влияют на сосуды путем их вазодилатации; другие используют комбинацию различных механизмов, приводящих к развитию хронического воспаления на коже.
Что касается пищевых продуктов, то у 33% пациентов обострение розацеа вызывает горячий кофе, у 30% — горячий чай, у 52% — вино, у 42% — крепкий алкоголь. Зафиксирована реакция на продукты с капсаицином — специи (75%), острые соусы (54%), жгучий (47%) и красный перец (37%), а также с коричным альдегидом. Кроме того, обострение могут вызывать помидоры (30%), шоколад (23%) и цитрусовые (22%).
Клинические проявления розацеа
Эритема и телеангиэктазии при розацеа на лице чаще появляются на щеках и лбу, воспалительные папулы и пустулы наблюдаются преимущественно в области носа, лба и щек (рис. 1). Относительно редко могут возникать экстрафациальные поражения на шее и верхней трети грудной клетки.
Рис. 1. Розацеа у женщины (Danish national service on dermato-venereology)
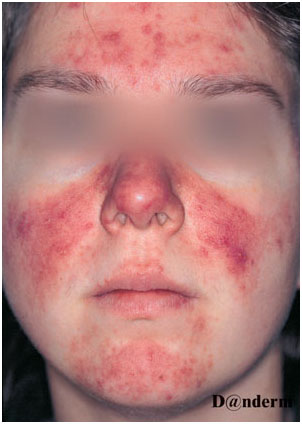
http://www.danderm-pdv.is.kkh.dk/atlas/4-136.html
Когда поражение затрагивает сальные железы, может возникать ринофима — утолщенный и деформированный нос. Причем в ряде случаев ринофима появляется изолированно, без других клинических признаков розацеа.
Инъекция сосудов конъюнктивы при офтальмологическом типе розацеа обусловливает красный оттенок глаз. По мере развития болезни может присоединяться халязион (хроническое пролиферативное воспаление хряща века и края века вокруг мейбомиевой железы) или эписклерит (воспаление эписклеральной ткани, лежащей между конъюнктивой и склерой).
В 2017 году Международная согласительная комиссия по розацеа (Global Rosacea Consensus Panel) рекомендовала классификацию, согласно которой для постановки диагноза необходимо наличие хотя бы одного диагностического или двух первичных критериев:
- Диагностические критерии:
- Перманентная центрофациальная эритема характерного вида, с периодическими обострениями.
- Фиматозные изменения.
- Первичные критерии:
- Гиперемия.
- Папулы или пустулы.
- Телеангиэктазии.
- Офтальмологические изменения (телеангиэктазии на веках, инъекция сосудов конъюнктивы, лопатообразные инфильтраты на роговице и др.)
- Вторичные критерии дополняют диагноз, но не могут служить его основой (сухость или повышенная чувствительность кожи, отек и др.).
Аппаратные методы лечения розацеа
Нелекарственным методом лечения розацеа является избегание триггерных факторов. Для каждого пациента набор таких факторов индивидуален и выясняется, как правило, эмпирическим путем.
В качестве профилактического средства для предупреждения обострений розацеа рекомендуется солнцезащитная косметика с UVA и UVB фильтрами. Пациентами хорошо переносятся физические UV-фильтры — оксид цинка и диоксид титана, поэтому им стоит отдать предпочтение.
Перманентные телеангиэктазии можно устранить с помощью электрохирургии. Однако это не улучшает общее состояние сосудов на лице, и розацеа здесь может появляться снова.
Достаточно эффективным методом лечения розацеа аппаратом является использование PDL-лазера 585 или 595 нм (на красителях), KTP-лазера 532 нм (калий-титанил-фосфатного) или диодного лазера 532 нм с удвоенной частотой. Световая энергия на указанных длинах волн селективно поглощается оксигемоглобином крови, способствуя закрытию расширенных поверхностных сосудов. Недостатком лазеров на красителях и KTP-лазеров является часто возникающая после процедур пурпура, болезненность процедур, а также низкая эффективность в удалении глубоко залегающих крупных сосудов.
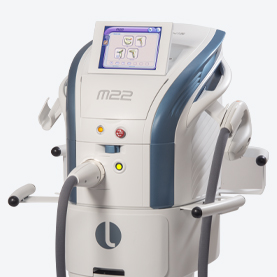
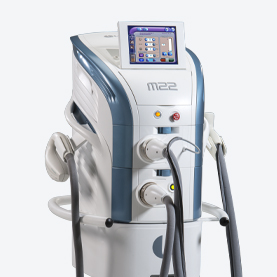
Для устранения более глубоких сосудов применяется диодный лазер 810 нм и длинноимпульсные лазеры — александритовый 755 нм или Nd:YAG 1064 нм. Широко распространенным методом эффективного лечения розацеа является IPL-терапия. При использовании современных IPL-аппаратов, таких как M22-IPL, можно выбирать требуемый диапазон IPL-излучения, подстраиваясь под конкретный фототип кожи пациента и глубину залегания сосудов. Это обеспечивает высокую эффективность в устранении проявлений розацеа и минимум побочных эффектов от лечения. Ряд исследований демонстрируют сходную эффективность IPL и лазерной терапии в лечении розацеа аппаратом при учете того, что IPL терапия имеет меньше побочных эффектов и лучше переносится пациентами.
Пациентам, которые резистентны к местной терапии, назначаются пероральные антибиотики (тетрациклины и др.). Однако их длительный прием может спровоцировать возникновение побочных эффектов — в частности, антибиотикорезистентности у бактерий.
Аппараты — Розацеа


Все Аппараты
Видео — Розацеа











Все Видео