Глубоко залегающие сосуды
Premium Aesthetics
Premium Aesthetics – доступ к материалам для специалистов
Пожалуйста, укажите имя сотрудника Premium Aesthetics, который может подтвердить ваш статус клиента. Если вы еще не являетесь нашим клиентом, это поле заполнять не обязательно
Вход
Выслать пароль на email
БЕСПЛАТНАЯ КОНСУЛЬТАЦИЯ: поможем врачам и владельцам клиник выбрать оборудование для удаления сосудов
Оглавление
Глубоко залегающие сосуды представляют собой патологически измененные капилляры, питающие гемангиомы и мальформации, а также увеличенные венулы, залегающие в коже на глубине до 5 мм.
В нашей компании Вы можете приобрести следующее оборудование для удаления глубоко залегающих сосудов:
К состояниям, при которых в коже присутствуют глубоко залегающие сосуды, относятся следующие:
- Инфантильные гемангиомы
- Капиллярные гемангиомы
- Кавернозные гемангиомы
- Сосудистые мальформации
- Варикозное расширение вен
Этиология и патогенез
Младенческие (инфантильные) гемангиомы
Являются наиболее распространенными сосудистыми опухолями у детей — они встречаются у 3–10% новорожденных со светлой кожей. Ни причины, ни конкретные клетки, из которых происходят инфантильные гемангиомы, на сегодняшний день окончательно не установлены. На этот счет имеется много теорий, в которых «подозревается» плацентарная ткань, эндотелиальные клетки-предшественники и мезенхимальные стволовые клетки.
Есть данные о том, что в течение третьего триместра беременности незрелые эндотелиальные клетки плода сосуществуют с незрелыми перицитами, которые сохраняют пролиферативную активность в течение ограниченного периода времени после родов. Ангиогенные пептиды (факторы роста фибробластов и эндотелия сосудов) стимулируют деление этих незрелых клеток, что приводит к развитию гемангиомы. По мере дифференцировки эндотелиальных клеток начинается приток тучных и миелоидных клеток, а также тканевых ингибиторов металлопротеиназ (ТИМП). Вместе они останавливают деление и запускают инволюцию гемангиомы.
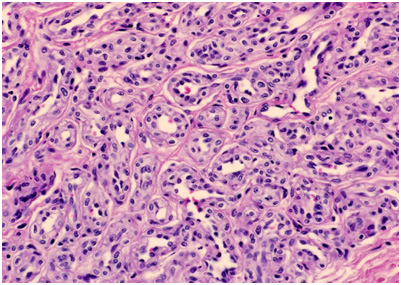
Инфантильные гемангиомы состоят крупных и активно пролиферирующих клеток сосудистого эндотелия. В начале пролиферации они беспорядочно скапливаются в определенной области, но со временем организуются в особые сосудистые пространства с каналами, заполненными клетками крови (рис. 1). Поскольку инфантильные гемангиомы являются доброкачественными образованиями, они не могут делиться бесконечно. Со временем активность этого процесса начинает угасать, и гемангиомы приобретают дольчатую структуру. На замедление пролиферации влияют тучные клетки — они же участвуют в распространении питающих опухоль артериол и венул.
Рис. 1. Гистологическая картина инфантильной гемангиомы с крупными эндотелиальными клетками в дермальном слое кожи (Medscape)
https://img.medscapestatic.com
Капиллярные гемангиомы
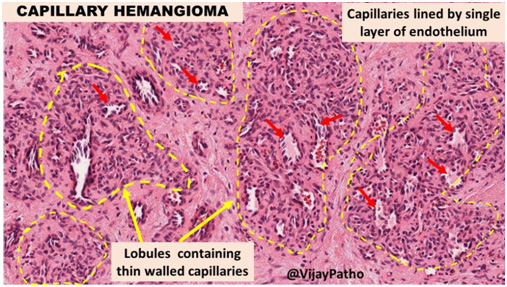
Часто встречающиеся доброкачественные опухоли орбиты и периорбитальной области у детей. Они состоят из эндотелиальных клеток и характеризуются быстрым ростом с последующей спонтанной инволюцией (рис. 2). Это отличает капиллярные гемангиомы от сосудистых мальформаций, которые сохраняются и у взрослых.
Считается, что капиллярные гемангиомы имеют плацентарное происхождение. Обычно они демонстрируют две фазы роста — пролиферативную и инволютивную. Пролиферативная фаза характеризуется быстрым ростом опухоли и длится от 8–18 месяцев и более. При этом увеличивается число эндотелиальных и тучных клеток — последние стимулируют рост питающих гемангиому сосудов.
Инволютивная фаза характеризуется медленной регрессией гемангиомы — около 50% опухолей исчезают к 5 годам, а 75% — к 7 годам. В это время количество тучных клеток снижается до нормы, и наблюдается уменьшение активности эндотелиальных клеток.
Рис. 2. Гистологическая картина капиллярной гемангиомы с характерными дермальными кластерами, в которых видны тонкостенные капилляры (Ilovepathology)
Кавернозные гемангиомы
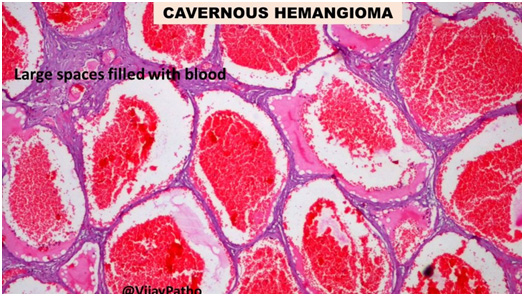
Являются результатом образования сосудистых каналов в окружающих мягких тканях (рис. 3). Локальное изменение гемодинамики способствует появлению новых сосудов у данной опухоли, что позволяет ей распространяться еще больше. На границе кавернозной гемангиомы с нормальными тканями появляется фиброзная капсула. Возможно нарушение зрения из-за сдавления зрительного нерва, глазных мышц или окружающих сосудов.
Рис. 3. Гистологическая картина кавернозной гемангиомы с обширными пространствами, заполненными кровью (Ilovepathology)
Сосудистые мальформации
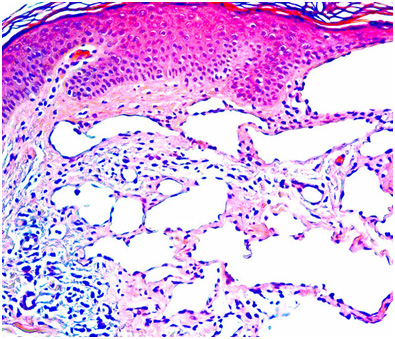
Наиболее распространенной капиллярной мальформацией является винное пятно (врожденная капиллярная ангиодисплазия, пламенеющий невус). Оно присутствует сразу после рождения ребенка и увеличивается пропорционально его росту (рис. 4). Его отличительной особенностью является отсутствие спонтанной регрессии. Иногда возможно появление винного пятена на коже во взрослом возрасте (приобретенная капиллярная ангиодисплазия).
Рис. 4. Капиллярная мальформация у 3-месячного ребенка с винным пятном на щеке — видны случайно расположенные капилляры в папиллярной дерме (Merrow C., et al. Revised classification of vascular lesions from the International society for the study of vascular anomalies: Radiologic-pathologic update. Radiographics 2016; 36(5): 150197)
https://www.researchgate.net/profile/Anita_Gupta5
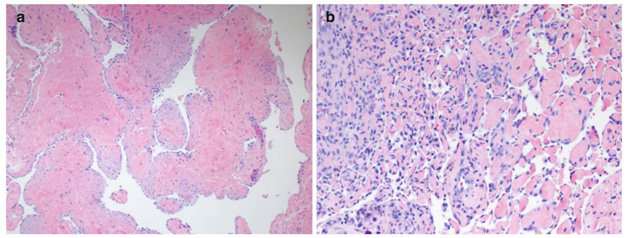
Венозные мальформации встречаются у 1–4% детей — как и капиллярные мальформации, они присутствуют с рождения. Венозные мальформации состоят из массы небольших венул, каждая из которых имеет стенку толщиной в один слой эндотелиальных клеток. Эти венулы хаотично переплетаются между собой, образуя неупорядоченную структуру (рис. 5). Такие мальформации растут пропорционально росту ребенка, однако могут значительно увеличиваться в период полового созревания, гормональных изменений или при возникновении инфекции.
Рис. 5. Гистологическая картина венозной мальформации (а) и венозной мальформации с интраваскулярной эндотелиальной гиперплазией (b) (North P. E Histology of vascular malformations. In: Mattassi R., Loose D., Vaghi M. (eds) Hemangiomas and vascular malformations. Springer, Milano 2015)
https://media.springernature.com
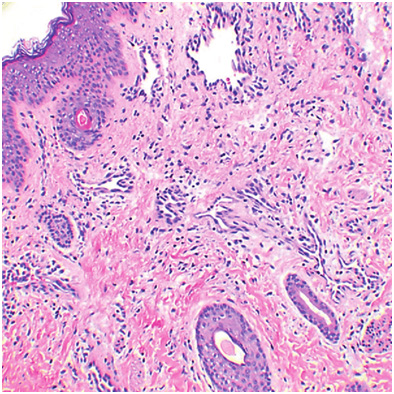
Лимфатические мальформации представляют собой переплетения однослойных сосудов и везикул, заполненных лимфатической жидкостью (рис. 6). Около 75% мальформаций возникают на шейно-лицевой области. В прошлом их называли лимфангиомами, что является неверным, поскольку в данном случае отсутствует клеточная гиперплазия. Лимфатические мальформации никогда не регрессируют, но могут расширяться и сжиматься в зависимости от объема лимфы, наличия травмы, воспаления и других факторов.
Рис. 6. Гистологическая картина лимфатической мальформации (Pathology Outlines)
Варикозное расширение вен
Это внешнее проявление хронической венозной недостаточности, которая связана с нарушением обратного тока крови от конечностей к сердцу. Мягкие формы (венозные телеангиэктазии) вызывают только косметические дефекты, тогда как тяжелые формы могут приводить к образованию язв, некрозу и нарушению питания конечности.
Варикоз зафиксирован у 23% взрослого населения, а если учитывать легкие формы заболевания, показатель возрастает до 80% у мужчин и 85% у женщин. Среди его причин стоит упомянуть повышение давления в поверхностных венах, слабость клапанного аппарата и венозных стенок, беременность и длительное стояние на ногах.
Клинические проявления
Младенческие (инфантильные) гемангиомы
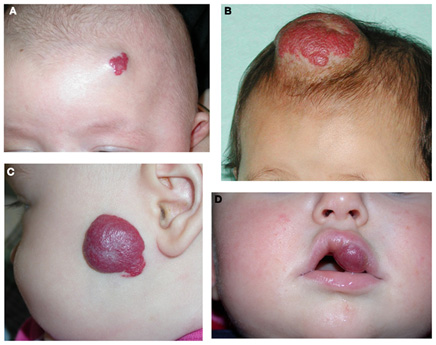
Самым ранним признаком детской гемангиомы является побледнение участка кожи (возможно с мелкими телеангиэктазиями), которое в дальнейшем трансформируется в красное или малиновое пятно (рис. 7). Характерным признаком является быстрый рост опухоли в первые 4 недели жизни ребенка. Обычно она растет быстрее самого новорожденного, что отличает ее от сосудистых мальформаций, которые увеличиваются пропорционально росту младенца.
Инфантильная гемангиома может становиться выпуклой или куполообразной, приобретать дольчатую структуру или оставаться плоской. В течение первого года жизни ребенка идет фаза пролиферации опухоли, при этом наибольшее ее увеличение фиксируется в первые 4–6 месяцев.
Инволютивная фаза младенческой гемангиомы может быть короткой или длительной, причем заранее предугадать это невозможно. Но достоверно известно, что из всех поражений, которые разрешились к 6 году жизни ребенка, 38% оставляют после себя рубцы, телеангиэктазии или анетодермичную (атрофичную) кожу. Если гемангиома разрешается после 6 лет, указанные остаточные явления фиксируются в 80% случаев. Также замечено, что инфантильные гемангиомы, которым требуется больше времени для развития, имеют более высокую частоту остаточных кожных явлений.
Рис. 7. Инфантильная гемангиома на лбу (а), волосистой части головы (b), щеке (c) и верхней губе (d) (Itinteang T., et al. Biology of infantile hemangioma. Frontier Surg 2014; 1)
https://www.researchgate.net/profile/Swee_Tan2
Капиллярные гемангиомы
Обычно это красные пятна прогрессирующих размеров в периорбитальной области. Гемангиомы при надавливании белеют, в отличие от винных пятен, цвет которых не меняется. Из-за выраженного объема опухоли ребенок может быть не в состоянии открыть пораженный глаз (рис. 8). Характерно снижение остроты зрения на затронутой стороне — амблиопия наблюдается у 43–60% пациентов.
Рис. 8. Капиллярная гемангиома на нижнем веке (Kavoussi S.C., et al. Spontaneous periocular ecchymosis in children: Differential diagnosis and current trends in evaluation and manangement. J Clin Exp Ophthalmol 2014; 5: 1–10)
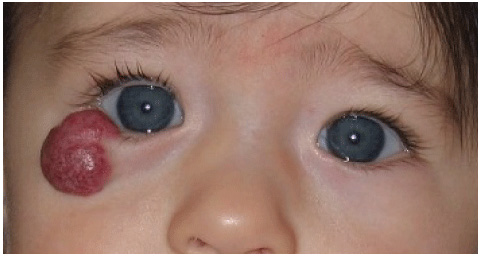
https://www.researchgate.net/profile/Juan_Javier_Servat
Кавернозные гемангиомы
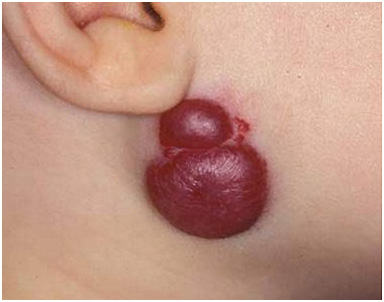
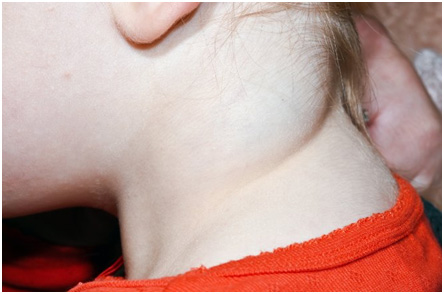
Являются глубоко залегающими в коже новообразованиями, которые проявляются голубоватой припухлостью на руке или другой области тела (рис. 9). Могут иметь небольшой диаметр или достигать крупных размеров.
Рис. 9. Кавернозная гемангиома в периаурикулярной области (Skintags Removing)
Сосудистые мальформации
Винное пятно (капиллярная мальформация) сперва выглядит как светло-розовая или розовая область, которая при ближайшем рассмотрении состоит из отдельных сосудистых веточек. Большинство мальформаций располагаются на лице или шее, в 45% занимая от 1 до 3 областей, иннервируемых тройничным нервом, а в 55% могут переходить на противоположную сторону лица.
По мере роста ребенка винное пятно увеличивается в размерах, становясь светло-красным или полностью красным (рис. 10). При этом оно выглядит как сплошная сеть сосудов, где невозможно выявить отдельные ветви. Возможно озлокачествление винного пятна с перерождением в раковую опухоль.
Рис. 10. Винное пятно во взрослом возрасте (Instagram.com/birthmarksbeauty)
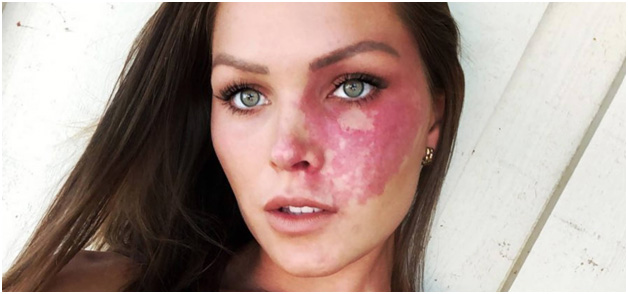
https://gl-images.condecdn.net
Венозные мальформации выглядят как мягкие образования голубоватого цвета, обычно возникающие на лице, нижних конечностях или туловище (рис. 11). Они представляют собой зависимые поражения, т.е. расширяются и сжимаются в зависимости от положения пациента. Венозные мальформации предрасположены к тромбозу, в результате чего возникают флеболиты, которые в данном случае являются патогномоничным симптомом.
Лимфатические мальформации возникают с рождения и проявляются в виде маленьких куполообразных узелков красноватого цвета из-за небольших кровотечений. По размеру лимфатических камер их делят на макроцистные (> 2 см), микроцистные (<2 см) и смешанные. Макроцистные лимфатические мальформации могут значительно увеличиваться в размерах (рис. 12), приводя к деформации костей и обезображиванию лица ребенка.
Рис. 11. Венозная мальформация на лице (Craniofacial team of Texas)
http://craniofacialteamtexas.com
Рис. 12. Лимфатическая мальформация на шее (Dr. P. Marazzi/Science Photo Library)
Варикозное расширение вен
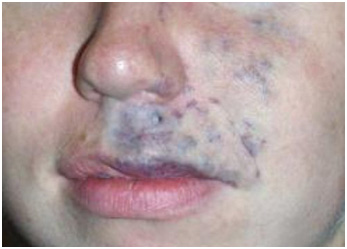
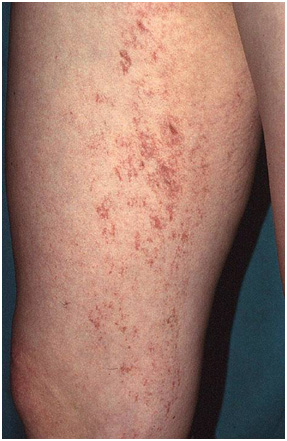
Клинические проявления крайне разнообразны — от небольших венозных телеангиэктазий («сосудистых звездочек») до объемных выпячиваний крупных вен под кожей, с язвами и некрозом. Если говорить о легкой степени болезни, которую можно вылечить нехирургическим путем, венозные телеангиэктазии подразделяют на древовидные (ветвящиеся), паукообразные (звездчатые), линейные (простые), пятнистые (пантиформные). В отсутствие терапии они постепенно распространяются по коже (рис. 13), после чего могут поражаться крупные и глубокие сосуды с присоединением различных осложнений.
Рис. 13. Телеангиэктазии на бедре (Primary Care Dermatology Society)
Принципы лечения глубоких сосудов
Выбор метода лечения должен начинаться с тщательной оценки состояния пациента. На основании этого следует определить, может ли тот или иной метод решить выявленную проблему.
Для лечения глубоких сосудов, в том числе питающих гемангиомы и мальформации, может применяться склеротерапия — введение в сосудистый просвет особого вещества, которое вызывает деструкцию эндотелия с последующим образованием тонкого фиброзного тяжа. Таким образом можно устранять сосуды диаметром от 4 мм и более.
«Золотым стандартом» удаления мелких поверхностных сосудов с глубиной залегания до 5 мм является Nd:YAG лазер 1064 нм. Его излучение обладает оптимальной глубиной проникновения и хорошо поглощается гемоглобином крови. Процедуры лазерной терапии проводятся без нарушения целостности кожных покровов, хорошо переносятся и не требуют длительной реабилитации. Nd:YAG лазер может сочетаться со склеротерапией или хирургическим удалением крупных и глубоко залегающих сосудов.
В случае глубоких сосудов они часто оказываются «накрытыми» сетью поверхностных капилляров, которая забирает часть лазерного излучения. Поэтому для эффективной терапии используется комбинация интенсивного импульсного света (IPL) и Nd:YAG лазера 1064 нм. Оба этих модуля входят в универсальную платформу М22 от Lumenis.
В нашей компании вы можете приобрести самое современное косметологическое оборудование
Аппараты — Глубоко залегающие сосуды


Все Аппараты
Видео — Глубоко залегающие сосуды










Все Видео