Камерон К. Роксар, доктор медицины, Ричард Е. Фицпатрик, доктор медицины, Кафедра дерматологии и Эстетический Центр Нью-Йорка, Медицинский колледж Альберта Эйнштейна, Бронкс, Нью-Йорк, Нью-Йорк, Ассоциации дерматологов округа Сан-Диего, Энсинитас, Калифорния Dermatol Surg 2005; 31:1645–1650
Мелазма (меланодермия) – часто встречающееся нарушение пигментации кожи, которое остается
резистентным ко всем современным средствам терапевтического воздействия. Отмечаются положительные результаты после шлифовки лица импульсным СО2-лазером, но этот метод имеет длительный восстановительный период и сопровождается побочными эффектами.
Цель исследования:
Определить эффективность фракционной шлифовки как нового метода лечения мелазмы.
Методы:
В исследовании участвовали десять женщин (тип кожи III–V по классификации Фицпатрика), для которых предыдущее лечение оказалось неэффективным. Все они прошли курс облучения лазером Fraxel (Reliant Technologies, Пало-Альто, Калифорния, США) с интервалом 1–2 недели. В качестве лечебных параметров использовали длину волны 1535 нм и 1550 нм, дозу энергии от 6 мДж до 12 мДж на микротермальную лечебную зону (МЛЗ) и количество МЛЗ — 2000–3500 на cм2. Проводилось от четырех до шести лечебных сеансов. Результаты лечения оценивались в процентах осветления кожи по сравнению с исходными показателями. Два врача оценивали результаты по фотографиям. Кроме того, каждый пациент давал свою субъективную оценку.
Результаты:
По заключению врачей у 60 % пациентов отмечено осветление кожи от 75 % до 100%. У 30 % улучшение было достигнуто менее чем на 25 %. Оценка результатов самими пациентами в целом совпадала с оценкой врачей, кроме одной пациентки, оценившей свое собственное улучшение в диапазоне от 50 % до 75 %, тогда как врачебная оценка была выше 75 %. Ни у одной из пациенток не отмечалось поствоспалительной гипер- и гипопигментации. Для заживления участков кожи, подвергнутых воздействию лазера, восстановительного периода не требовалось.
Выводы:
Фракционная шлифовка открывает новые возможности в лечении мелазмы, сочетая в себе не- значительный риск и отсутствие длительного восстановительного периода, с одной стороны, и выраженный эффект – с другой. Этот метод лечения заслуживает дальнейшего исследования для достижения максимальной эффективности.
Лазер Fraxel был предоставлен для этого исследования компанией Reliant Technologies. Ричард Фицпатрик, доктор медицины, платный консультант и акционер компании Reliant.
МЕЛАЗМА или меланодермия – широко распространенное нарушение пигментации, характеризующееся слабовыраженными пятнами в области лица. В большинстве случаев они появляются у женщин на участках лица, подверженных регулярному солнечному воздействию, но в 10 % случаев встречаются и у мужчин. Этиология самая разнообразная, включая генетические факторы и воздействие солнечного излучения. Беременность, прием оральных контрацептивов и фототоксических препаратов также могут играть роль в патогенезе этого заболевания.
Гистологически различают три типа пигментации: эпидермальный тип, когда пигмент накапливается в базальном или супрабазальном слое; дермальный тип, когда меланинсодержащие макрофаги находятся в поверхностном или среднем слое дермы и смешанный тип, заключающий в себе признаки как эпидермального, так и дермального типов [1].
К традиционным методам лечения мелазмы относятся умеренное использование солнцезащитных средств, отмена гормональной терапии и наружное применение веществ, таких как гидрохинон, ретиноиды и стероиды. Хотя пилинг гликолиевой кислотой в качестве вспомогательной терапии нашел много сторонников за последние несколько лет, данные об эффективности этого метода противоречивы [2, 3].
Эффективность использования лазеров и источников интенсивного импульсного излучения (IPL) для лечения мелазмы также является предметом дискуссий. Разочаровали результаты применения в лечении мелазмы 510 нм лазера на красителе, точкой воздействия для которого является пигмент [4]. Тейлор и Андерсен доложили о неэффективности лечения мелазмы и появлении поствоспалительной гиперпигментации у восьми пациентов после курса терапии рубиновым лазером с электрооптическим затвором [5]. Ванг с сотрудниками изучили применение источника интенсивного импульсного излу- чения (IPL) в лечении мелазмы [6]. Исследователи провели лечение IPL 17 пациентам (Vasculight, ESC, Санта-Клара, Калифорния, США). Лечение состояло из четырех сеансов с интервалом 4 недели. Использовались различные фильтры, а также в процедуру был включен гидрохинон. Контрольная группа в количестве 16 человек получала только гидрохинон. Через 16 недель в исследуемой группе отмечалось в 38,9 % случаев улучшение относительного индекса меланина по сравнению с 11,6 % в контрольной группе. Однако значительное улучшение (51 % – 100 %) авторы отмечали только у 35 % пациентов.
В последнее время появились данные об успешном лечении мелазмы с применением шлифующего лазера. Ноури с сотрудниками сравнил результаты применения импульсного СО2-лазера и его комбинацию с александритовым лазером на ограниченных участках кожи в небольшой группе пациентов. Было отмечено рассасывание пигмента на исследуемых участках кожи в обеих группах [7]. Однако у некоторых пациентов наблюдалось появление кольца гиперпигментации вокруг участка осветления.
Ангсуваранси и Полникорн исследовали комбинированное воздействие суперимпульсного СО2-лазера совместно с александритовым лазером в сравнении с воздействием только александритового лазера на мелазму, не поддающуюся лечению, у шести пациентов-азиатов с последующим наблюдением за ними в течение шести месяцев [8]. Отмечалось статистически достоверное значительное уменьшение площади пораженного участка по индексу MASI в случаях комбинированной терапии и незначительное уменьшение этого показателя при использовании только александритового лазера.
Следует упомянуть об анекдотичном случае «успешного» лечения мелазмы с помощью ультраимпульсного СО2-лазера, когда первоначальное изменение кожи оказалось дефектом фотоснимка. Согласно нашим собственным наблюдениям, в отдельных случаях применение суперимпульсного СО2-лазера даёт хорошие результаты. Что касается отрицательных сторон этого метода, прежде всего, обращает на себя внимание длительный период первичного заживления и появление во всех случаях поствоспалительной гиперпигментации, которая наблюдается затем в течение девяти месяцев. Эрбиевая шлифовка может также способствовать значительному улучшению в случаях мелазмы, но сопровождается при этом выраженной поствоспалительной гиперпигментацией [9].
Фракционный фототермолиз (лечение лазером Fraxel производства Reliant Technologies, Пало-Альто, Калифорния, США) представляет собой новую концепцию лазерной шлифовки, при которой кожа подвергается только частичной обработке в определенные промежутки времени. При этом подвергаемые воздействию лазерного луча микроскопические участки эпидермиса и дермы оказываются окруженными нормальной неповрежденной тканью. Лазерная система Fraxel воздействует одномоментно только на 15 %–20 % кожи, не создает сплошную поврежденную поверхность, поэтому время заживления сводится к минимуму. Мы пришли к выводу, что новый фракционный метод Fraxel позволяет избежать отрицательных побочных эффектов в сравнении с СО2-шлифовкой, позволяя при этом добиваться тех же положительных результатов, которые дает лечение мелазмы импульсным СО2-лазером. В ходе этого экспериментального исследования мы изучили технологию применения лазера Fraxel в лечении мелазмы.
В исследуемую группу были включены 10 пациенток (тип кожи по Фицпатрику III-V) (Табл. 1). Все пациентки были проинформированы о степени риска, ожидаемых положительных результатах и возможных осложнениях. Были получены письменные согласия всех пациенток. Все пациентки получали в прошлом, как минимум, местное лечение. Многие из них прошли курс пилинга и лазерной терапии (см. табл. 1). Пациенткам проводилась местная анестезия 30 % раствором лидокаина за час до каждой процедуры. Для ограничения площади воздействия лазера применялся голубой краситель (FD & C № 1), который служил направляющим маркером для программируемого устройства оптического слежения наконечника лазера. Пациентки получили от четырёх до шести сеансов облучения Fraxel лазером с интервалом между сеансами от одной до двух недель. Используемые параметры: плотность мощности потока 2000–3500 мкВт/cм2 при энергетической дозе от 6 до 12 мДж на микротермальную зону. Первоначально в опытном варианте использовался лазер с длиной волны 1535 нм, который был затем заменен серийным лазером с длиной волны 1550 нм. Пациенткам объяснили, что непосредственно после проведения процедуры в течение нескольких дней необходимо применять мазь Аквафор в виде аппликаций в качестве мягкого увлажняющего средства.
Пациенток предупредили о том, что в течение всего курса лечения нельзя применять отбеливающие средства. Им было также рекомендовано пользоваться солнцезащитными средствами и фильтрами с широким спектром. Те пациентки, у которых имела место активная форма простого вирусного герпеса на губах, не получали лазерной терапии до полного заживления пораженных участков кожи.
Оценка проводилась двумя экспертами, которые тщательно сравнивали снимки пациенток до и после лечения. Улучшение оценивалось по следующим четырем степеням: 0 %, от 1 % до 25 %, от 26 % до 50 %, от 51 % до 75 % и от 76 % до 100 %. Через три месяца последующего врачебного наблюдения пациенток попросили дать свою собственную оценку результатов лечения по этой же шкале. Их также попросили оценить свое удовлетворение результатами лазерной терапии следующим образом: очень довольна, довольна, частично удовлетворена, не удовлетворена. Их также просили оценить степень болезненности по шкале от 1 до 10, считая, что оценка 1 соответствует легкой болезненности, а 10 – выраженной жгучей боли.
Таблица 1. Данные о пациентах
| Пациент | Пол | Возраст | Локализация дефекта |
Тип кожи |
Предыдущая терапия | Длительность (лет) |
| E.S. | Ж | 42 | щеки | IV | гидрохинон | 12 |
| S.S. | Ж | 51 | щеки, лоб | V | гидрохинон, пилинг, ретиноевая кислота | 20 |
| G.M. | Ж | 56 | лоб, щеки, подбородок |
V | гидрохинон | 6 |
| K.H. | Ж | 36 | щеки | III | микродермабразия, IPL, гидрохинон | 5 |
| J.M. | Ж | 36 | лоб, щеки | III | гидрохинон 15 %, IPL | 10 |
| S.C. | Ж | 44 | все лицо | V | гидрохинон | 2 |
| С.F. | Ж | 53 | лоб, щеки | III | гидрохинон, ретиноевая кислота импульсный CO2-лазер |
6 |
| M.S. | Ж | 58 | нижняя челюсть, шея |
V | александритовый лазер, IPL, пилинги, гидрохинон, ретиноевая кислота |
38 |
| M.A. | Ж | 60 | щеки | III | Triluma, Sciton лазер | 25 |
| S.R. | Ж | 47 | область подбородка, шея |
IV | гидрохинон, ретиноевая кислота | 16 |
Все 10 пациенток прошли полный курс лечения. Все участницы исследования — женщины со средней длительностью заболевания 14,5 лет. Средний возраст в исследуемой группе 45 лет. Было четыре пациентки с III типом кожи, две пациентки с IV типом и четыре пациентки с V типом кожи (см. табл. 1). Участки кожи, на которые было направлено лечение, располагались на щеках, лбу, подбородке и шее. Побочные эффекты ограничились появлением эритемы по типу солнечного ожога, которая держалась от 1 до 3 дней. Очень редко у пациенток встречались небольшие царапины, каждая примерно 2–3 мм на 8–16 мм, которые после заживления не оставляли следов. Иногда эти царапины и корочки появлялись через 3–5 дней после лечения. К седьмому дню состояние пациенток нормализовывалось, если не считать редких случаев остаточной эритемы.
Ни у одной из пациенток не было отмечено появления выраженного отека, хотя при процедурах подобной интенсивности мы сталкивались с редкими случаями отека лица как побочного явления. Пациентки отмечали наличие болевых ощущений, оцененных в среднем в 6,3 балла по десятибалльной шкале. Было принято, что 10 баллов соответствуют болевым ощущениям, получаемым при укусе пчелы. Пациентки описывали боль, как прикосновение к коже горячей щетки или прута. Случаев образования рубцов не отмечалось. Мы наблюдали один случай гиперпигментации у пациентки – уроженки Испании (тип кожи V). Примечательно, что ни у одной из четырех пациенток-испанок, тоже получавших это лечение, гиперпигментация не развилась. У одной из этих пациенток (тип кожи V) мы добились осветления пораженных участков кожи на 75 %-100 % по оценке обоих экспертов и самой пациентки. Случаев гипопигментации не наблюдалось. Все пациентки сразу возвращались к нормальной активности, никто не нуждался в освобождении от работы. У некоторых пациенток после лечения возникли трудности с полным удалением синего красителя. Мы обнаружили, что остатки синего красителя можно легко удалить с помощью детских салфеток. Если какое-то количество синего красителя остается на коже, по наблюдениям пациентов оно исчезает обычно на следующий день.
У 60 % пациенток эксперты оценили осветление участков мелазмы на 75 % – 100 % по оценочной шкале (диаграмма 1). 50 % пациенток сами отметили, что достигнуто улучшение на 75 % – 100 % (диаграмма 2). Обращает на себя внимание 100 % осветление участка мелазмы на обеих щеках у пациентки— азиатки с IV типом кожи без каких-либо признаков гипопигментации или гиперпигментации (рис. 3 и 4). У пациентки-испанки также наблюдалось улучшение согласно оценкам обоих экспертов и ее собственному утверждению (рис. 5). Все пациентки в прошлом получали то или иное местное лечение. Следует отметить, что три пациентки прежде получали лечение IPL без заметного улучшения. Одна пациентка раньше проходила курс шлифовки импульсным СО2-лазером, после чего у нее отмечалось осветление участков меланоза на лице, но сохранялись остаточные проявления мелазмы на шее. Она отметила улучшение на 50 % – 75 % после шести сеансов лечения лазером Fraxel. Та единственная пациентка, у которой лечение лазером Fraxel оказалось неэффективным, в прошлом прошла несколько сеансов пилинга эрбиевым лазером (10–20 микрон, корпорация Sciton, Пало-Альто, Калифорния, США) также безрезультатно. У этой пациентки с симптомами устойчивой к терапии мелазмы в нашем случае отмечался некоторый положительный результат. Пациенток попросили также выразить свое удовлетворение результатами лечения одним из четырех предложенных высказываний: очень довольна, довольна, отчасти удовлетворена, не удовлетворена. 60 % (6 из 10) были очень довольны, 30 % были частично удовлетворены и 10 % были недовольны результатами.
Что касается пациентки, оказавшейся резистентной к лечению (n = 1) или тех, у которых наблюдалось минимальное улучшение (n = 2) (1 – 25%), все они были испанского происхождения. Однако у одной пациентки-испанки уже после пяти сеансов наблюдалось осветление пораженных участков на 75 % – 100 % без каких-либо признаков гиперпигментации (рис. 5 ). На удивление, все пациентки отметили, что уже после одного-двух сеансов текстура кожи улучшилась. Однако это не нашло отражения в официальной оценке результатов исследователями. У двух пациенток нами было проведено лечение участков мелазмы на шее. Лечение прошло без каких-либо осложнений (рис. 7).
Это исследование – первый отчет об использовании фракционного фототермолиза в лечении мелазмы на обширных анатомических поверхностях, таких как все лицо или шея.
Нам уже давно известно, что шлифовка СО2-лазером вызывает значительное улучшение или даже полное рассасывание участков меланоза. Эта точка зрения нашла подтверждение во многих недавних исследованиях. Естественным было предположить, что фракционный подход к методу шлифовки позволит добиться еще более значительного улучшения результатов. Поэтому мы предприняли это исследование с публикацией данных эксперимента и их оценки. Мы взяли для исследования 10 пациенток.
Фракционный фототермолиз основан на новом принципе применения лазера, когда лазерный луч воздействует на многочисленные микроскопические участки, вызывая в них термическое повреждение, оставляя большую часть тканей кожи интактной. Участки кожи, не вовлеченные в облучение, служат в дальнейшем источником репарации. Глубина и диаметр каждой микротермальной зоны определяется задаваемыми энергетическими параметрами. Энергетическая доза 6 мДж соответствует микротермальной зоне диаметром 80 микрон и глубиной 360 микрон по данным гистологического исследования. Аналогично энергетическая доза 10 мДж соответствует микротермальной зоне диаметром 110 микрон и глубиной 500 микрон (Reliant Technologies, собственное сообщение, март 2001). Величина поверхности, подвергающейся облучению, зависит от плотности потока мощности и количества сеансов облучения.
Применение лазера Fraxel в настоящее время одобрено Управлением по контролю за продуктами и лекарствами (FDA) США для разглаживания периорбитальных морщин, удаления лентиго и участков диспигментации. Результаты исследования безопасности и эффективности применения фракционного фототермолиза в периорбитальной области недавно были опубликованы Манштейном и его коллегами. Исследователи отмечают разглаживание периорбитальных морщин у 96 % пациентов и улучшение в среднем 0,9 по шкале морщин Фицпатрика у 30 человек. По нашим наблюдениям в микротермальных зонах происходит денатурация эпидермиса и дермы, которые выглядят на гистологических картинах как «столбики». Микроэпидермальные некротические обломки (MENDS) имеют форму шара или двояковыпуклой линзы, собраны в группы и располагаются непосредственно под интактным роговым слоем, который покрывает каждую микротермальную зону. Эти обломки отторгаются приблизительно через неделю после процедуры. Сразу под слоем MENDS располагается слой денатурированного коллагена.
Фракционный метод шлифовки имеет массу преимуществ как в теоретическом, так и в практическом аспекте. Первое и основное преимущество состоит в том, что у пациентов не образуется раневая поверхность, что сокращает восстановительный период до минимума. Второе преимущество заключается в том, что анатомические области, которые склонны к образованию рубцов после традиционной шлифовки, можно теперь обрабатывать щадящим методом, избегая такого осложнения. В-третьих, сводятся к минимуму осложнения, сопровождающие открытую раневую поверхность, такие как инфицирование, гипер- и гипопигментация. В-четвертых, метод открывает новые возможности для лечения глубокой кожной патологии. Обычно при шлифовке углекислым лазером за несколько процедур снимается слой приблизительно 200–400 микрон. Это увеличивает риск рубцовых осложнений. При использовании Fraxel лазера можно, не рискуя, проникать значительно глубже, потому что при этом не происходит удаления всего эпидермального и дермального слоя. Таким образом, метод раскрывает дополнительные перспективы в лечении мелазмы.
Это экспериментальное исследование представляет собой первый положительный отзыв на новый подход к лечению меланоза кожи путем применения фракционного фототермолиза.
Сами пациентки, принимавшие участие в данном исследовании, отмечают, что состояние их кожи улучшилось на 75 %–100 %. Это согласуется с оценкой экспертов, указавших в отчете, что у 60 % пациенток пораженные участки осветлились на 75 %–100 %. Пациентка, у которой не было положительных результатов от применения новой методики шлифовки, и те, у которых наблюдалось незначительное улучшение (n = 2), имели испанское происхождение и V тип кожи. Возможно, упорное течение мелазмы у пациентов этой группы вызвано факторами, пока недостаточно изученными. Можно предположить, что у этих пациентов мелазма залегала достаточно глубоко. Поэтому, для достижения терапевтического эффекта следует искать способы более глубокого проникновения в кожу для разрушения находящегося там меланина. При сравнении результатов воздействия Fraxel лазера и традиционной техники проведения шлифовки, вызывает интерес тот факт, что в первом случае степень депигментации значительно ниже. Однако следует иметь в виду, что при шлифовке СО2-лазером гипопигментация, как осложнение, может появляться через 6–24 месяца после курса лечения. Следовательно, необходимо провести более длительное наблюдение за пациентами после проведенного курса лечения. Только после этого можно делать объективные выводы о том, что причиной разрушения пигмента является сама методика фракционной шлифовки. Мы советуем воздержаться от применения лазера Fraxel у пациентов с активной формой герпеса, так как у них при проведении фракционного фототермолиза может наблюдаться ухудшение состояния. В том случае, если пациент знает, что он является носителем герпеса, рекомендуется провести ему профилактическое лечение перед началом лазерной шлифовки.
Пациентки, принимавшие участие в экспериментальном исследовании, оценили болевые ощущения в среднем на 6,3 балла по десятибалльной шкале. Все пациентки этой группы оказались в состоянии перенести процедуру только под местной анестезией. В нашей практике бывали случаи, когда только одной местной анестезии было недостаточно, особенно в случаях воздействия на пероральную зону. Тогда с успехом применялась блокада нерва. Методом выбора является использование устройств подачи холодного воздуха. Но практика показывает, что в охлажденных тканях диаметр и глубина каждой микротермальной зоны могут уменьшаться, поэтому следует проводить корректировку энергетических параметров.
Недостатком данного экспериментального исследования является отсутствие распределения наших пациенток по типам мелазмы на основании данных биопсии или по приблизительной классификации Вуда. Однако целью нашего экспериментального исследования было постараться ответить на вопрос, может ли данный метод вызывать улучшение при лечении мелазмы как таковой. Возможно, распределение пациентов на такие группы поможет более точно оценить результаты лечения и по- добрать лечебные параметры для каждого типа мелазмы так, чтобы добиться большего лечебного эффекта. Наличие небольшого количества пациентов в группе позволяет проводить более детальные наблюдения с большим числом исследуемых параметров, чтобы глубже изучить данный метод. Трудность состоит также в том, что мелазма, независимо от выбранной терапевтической методики, дает большой процент рецидивов. Поскольку данное исследование является экспериментальным, мы не имели возможности проводить длительное послеоперационное наблюдение за пациентками. Чтобы оценить, насколько стойким будет эффект примененного метода шлифовки, необходимо более длительное наблюдение за пациентами в динамике. Чтобы использовать все возможности данного терапевтического метода для лечения мелазмы, необходимо дальнейшее его изучение, выбор наиболее эффективных параметров и режимов работы этой новой лазерной технологии.
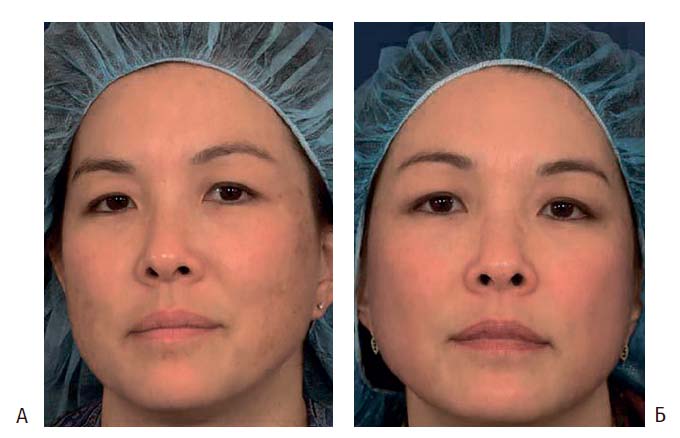
Рисунок 1. (А) Мелазма на лице пациентки-азиатки после одного сеанса облучения
(предоперационного снимка нет)
(Б) Полное рассасывание мелазмы после пяти сеансов облучения Fraxel лазером
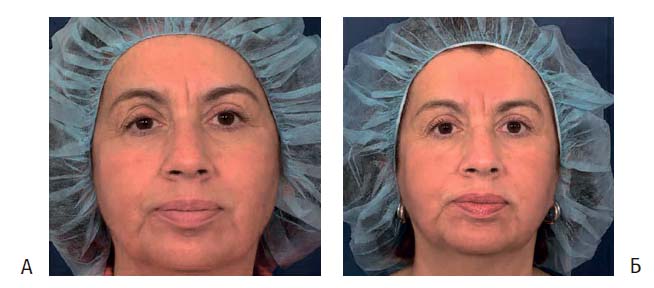
Рисунок 3. (А) Мелазма у пациентки с V типом кожи. Снимок до операции
(Б) Улучшение после пяти сеансов облучения
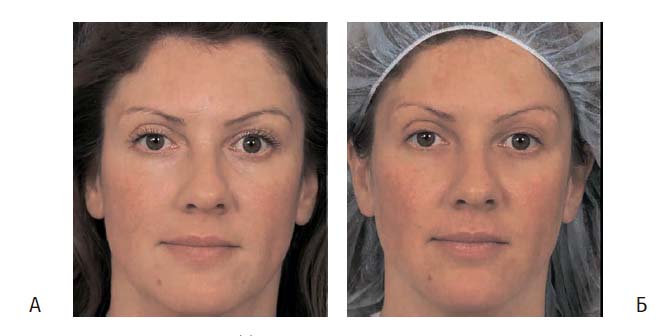
Рисунок 4. (А) Мелазма на щеках и лбу до лечения
(Б) Значительное улучшение после шести сеансов облучения
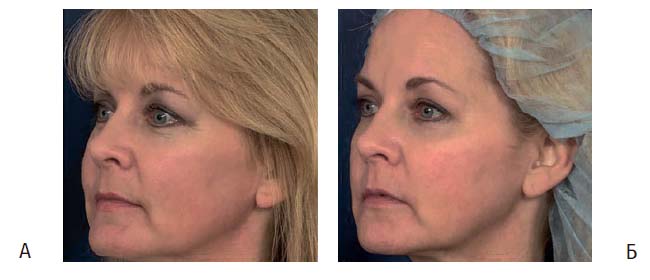
Рисунок 5. (А) Мелазма на щеках и шее у пациентки до лечения
(Б) Значительное улучшение очагов диспигментации после пяти сеансов облучения
Список литературы
1. Grimes PE. Melasma: etiologic and therapeutic considerations. Arch Dermatol 1995; 131:1457–6.
2. Srkar R, Charandeep K, Bhalla M, Kanwar A. The combination of glycolic acid peels with topical regimen in the treatment of melasma in dark skinned patients: a comparative study. Dermatol Surg 2002; 28:1120–3.
3. Hurley ME, Guevara IL, Gonzales RM, Pandya AG. The efficacy of glycolic acid peels in the treatment of melasma. Arch Dermatol 2002; 138:1578–82.
4. Fitzpatrick RE, Goldman MP, Ruiz-Esparza J. Laser treatment of benign pigmented epidermal lesions using a 300 nanosecond pulse and 510-nm wavelength. J Dermatol Surg Oncol 1993; 18:341–7.
5. Taylor CR, Anderson RR. Ineffective treatment of refractory post inflammatory hyperpigmentation by Q Switched ruby laser. J Dermatol Surg Oncol 1994; 20:592–7.
6. Wang C, Hui C, Sue Y, et al. Intense pulse light for the treatment of refractory melasma in Asian patients. Dermatol Surg 2004; 30:1196–200.
7. Nouri K, Bowes L, Chartier T, et al. Combination treatment of melasma with pulsed CO2 laser followed by Q switched alexandrite laser: a pilot study. Dermatol Surg 1999; 25:494–7.
8. Angsuwarangsee S, Polnikorn N. Combined ultrapulse CO2 laser and Q switched alexandrite laser compared with Q switched alexandrite laser alone for refractory melasma: split face design. Dermatol Surg 2003; 9:59–64.
9. Manaloto RM, Alster. Erbium:YAG laser resurfacing for refractory melasma. Dermatol Surg 1999; 25:121–3.
10. Manstein D, Herron GS, Sink RK, et al. Fractional photothermolysis: a new concept for cutaneous remodelling using microscopic patterns of thermal injury. Lasers Surg Med 2004; 34:363–7.