Исследование д-ра Фирас Аль-Наими (Dr Firas Al-Niaimi) о способности лазерных лучей проникать сквозь роговой слой кожи и о том, как это может помочь в решении ряда эстетических проблем.
 Препараты для местного применения составляют основу терапевтического арсенала в дерматологии. Роговой слой, расположенный в верхней части эпидермиса, непроницаем для большинства водорастворимых и крупных молекул. Возможность того или другого препарата для местного применения проникать сквозь этот слой является ключевым параметром, который обеспечивает оптимальный эффект его воздействия. Исследования показали, что предварительная обработка лазером повышает проницаемость рогового слоя для лекарственных препаратов местного применения и позволяет им проникать в глубоко расположенные слои кожи.
Препараты для местного применения составляют основу терапевтического арсенала в дерматологии. Роговой слой, расположенный в верхней части эпидермиса, непроницаем для большинства водорастворимых и крупных молекул. Возможность того или другого препарата для местного применения проникать сквозь этот слой является ключевым параметром, который обеспечивает оптимальный эффект его воздействия. Исследования показали, что предварительная обработка лазером повышает проницаемость рогового слоя для лекарственных препаратов местного применения и позволяет им проникать в глубоко расположенные слои кожи.
Хотите приобрести аппарат Fraxel re:store DUAL? Звоните нам 8 (800) 707-21-87!
Благодаря этому значительно повышается эффективность терапии, что позволяет сократить продолжительность лечения или использовать меньшие дозы активных компонентов, что, в свою очередь, снижает вероятность развития побочных эффектов.
Чтобы понять, как специалисты пришли к такому заключению, рассмотрим исследования на животных, в которых изучалось лазер-ассоциированное трансэпидермальное проникновение лекарственных препаратов.
Существует огромный интерес к применению полученных исследователями результатов относительно целого ряда дерматологических и эстетических процедур. В рамках данной статьи мы сосредоточили внимание только на эстетической составляющей данного метода, хотя он также применяется для лечения целого ряда заболеваний и состояний, таких как актинический кератоз, болезнь Боуэна, базально-клеточная карцинома, вакцинация, местная анестезия, гемангиома и удаление шрамов. Для дополнительной информации об этих возможностях метода рекомендуем ознакомиться с публикациями о новейших исследованиях в этой области.
Препараты для местного применения играют важную роль в дерматологии, они используются для лечения дерматитов, предраковых состояний кожи или по эстетическим показаниям. Для получения оптимального терапевтического эффекта эти препараты должны быть способны проникать к соответствующим структурам кожи.
В последние годы проводятся исследования, в которых для обеспечения доставки биологических молекул к различным отделам кожи используются абляционные лазеры [1–3]. В целом для усиления трансдермальной доставки лекарственных препаратов специалисты используют множество других физических механизмов (таких как ионофорез, радиочастотная, ультразвуковая, мезотерапия и пр.) [1], однако в рамках данной статьи мы остановимся на возможностях лазерных аппаратов улучшать внутрикожную доставку лекарств и исследуем потенциальные возможности применения этого метода. Не связанные с лазером методы доставки лекарственных препаратов не являются предметом данного исследования.
Роговой слой, являющийся наружным слоем кожи, в значительной степени непроницаем для соединений с молекулярной массой больше 500 Дальтон (Да) [4]. Если соединение преодолевает роговой слой кожи, прохождение его в нижележащие слои кожи происходит сравнительно беспрепятственно [5].
Лазерный луч избирательно разрушает в коже целевые объекты, являющиеся хромофорами. В настоящее время используются углекислотные аблятивные лазеры (СО2; пиковая длина волны 10 600 нм) и эрбиевые аблятивные лазеры (Er:YAG; пиковая длина волны 2940 нм). Для обоих типов лазерных аппаратов хромофорами являются молекулы воды [6], которые, в свою очередь, могут располагаться как внутри-, так и внеклеточно. Под воздействием аблятивных лазеров происходит мгновенное нагревание молекул воды в эпидермисе, что вызывает ее абляцию [6]. Относительно недавно были разработаны фракционные абляционные лазерные аппараты (AFXL), в которых используется принцип фракционного фототермолиза. Такие лазеры создают в коже множество тончайших термически разрушенных вертикальных столбцов ткани, в результате чего создается микроканал между наружным и внутренними слоями кожи [1–3]. Каждый канал окружен плотным слоем термически коагулированной ткани, именуемой микротермальной лечебной зоной (МЛЗ) [7]. Фракционный лазер разрушает только небольшой процент кожи, оставляя большую ее часть интактной. МЛЗ облегчает проникновение лекарственных препаратов для местного применения вглубь кожи [7]. Оставшаяся интактной часть клеток кожи служит резервуаром стволовых клеток, факторов роста и клеток, формирующих воспалительную реакцию; они могут легко переместиться к разрушенным участкам кожи и способствуют более быстрому заживлению с меньшим риском появления рубцов [8].
Глубина каналов разрушения в толще эпидермиса может изменяться и определяется используемым флюенсом. Усиление проникновения лекарств или молекул с помощью МЛЗ можно объяснить, используя первый закон Фика в физике, который в простейшем виде может быть сформулирован следующим образом: степень проникновения молекул (J) через барьер вычисляется как произведение коэффициента распределения (Км, отражает число молекул, способных к диффузии через мембрану) на коэффициент диффузии (Дм, отражает диффузионную подвижность молекул через мембрану) и на разность концентрации молекул по обе стороны от этого барьера (ΔC), деленное на длину пути (L) [9]:
J = Km x Dm x ΔC/L.
Формирование МЛЗ повышает проницаемость рогового слоя, Км, поэтому общий поток проникающих молекул также повышается. При увеличении размеров молекул возрастает трение и сопротивление движению молекулы и Dm уменьшается, следовательно, уменьшается общий поток молекул вещества, проникающий сквозь кожу [9].
Работа на животных моделях предшествовала клиническому использованию аблятивных фракционных лазерных аппаратов. Фотодинамическая терапия (ФДТ) представляет собой метод лечения с введением в организм специальных веществ (фотосенсибилизаторов), с последующим воздействием света определенной длины волны и кислорода для генерации его активных форм, которые избирательно разрушают бактерии и злокачественные клетки. Наиболее часто ФДТ используется в дерматологической практике для борьбы с немеланомными формами рака кожи и акне [10].
В своих исследованиях Haedersdal обрабатывал кожу свиней углекислотным фракционным аблятивным лазером с последующим выполнением ФДТ. Он создавал отдельные МЛЗ диаметром 300 мкм и глубиной 1850 мкм, окруженные участками коагулированной ткани размером 70 мкм [11]. В результате такой обработки эффективность ФДТ увеличивалась. В последующем проводились исследования с применением эрбиевых лазеров. Было установлено, что проницаемость кожи для молекул лидокаина в результате обработки лазером сначала увеличивается, однако по достижении определенной плотности МЛЗ прирост проницаемости сходит на нет. Кроме того, было установлено, что применение более высоких плотностей энергии для углубления МЛЗ не приводит к увеличению проницаемости кожи для молекул лидокаина сверх определенного показателя [12].
В других исследованиях изучалось проникновение имиквимода у мышей при обработке их кожи рубиновым, углекислотным или эрбиевым фракционным лазером. Имиквимод (5%) часто используется в дерматологии для лечения ряда заболеваний (таких как актинический кератоз, базально-клеточная карцинома, болезнь Боуэна) [13]. В другой подобной работе (на мышах и свиньях) было продемонстрировано усиление чрескожного поступления имиквимода после обработки кожи животных фракционным эрбиевым лазером. Специалисты установили, что существует критическая плотность МЛЗ, после достижения которой усиление проникновения лекарственного препарата в кожу не наблюдается. С другой стороны, было продемонстрировано, что предварительная обработка кожи фракционными лазерами позволяет использовать для достижения оптимального лечебного эффекта гораздо меньшие концентрации лекарственных препаратов (0,4 %-ный имиквимод вместо 5 %-ного), а также сократить длительность и частоту лечения [14–15].
Многие дерматологические процедуры выполняются под местной анестезией. Препараты для наружного применения зачастую требуют достаточно длительного времени для наступления оптимального обезболивающего эффекта, и анестезия может быть неполной вследствие плохого проникновения лекарственного препарата в кожу. В исследованиях было показано, что однократная предварительная обработка эрбиевым Er:YAG-лазером перед нанесением 4 %-ного раствора лидокаина сокращает время наступления анестезии примерно на 5 минут [16].
Аналогичные результаты были получены в слепом рандомизированном контролируемом исследовании (РКИ), в котором принял участие 61 пациент – взрослые и дети, посещающие отделение неотложной помощи, которым требовалась катетеризация. Исследование показало, что боль при катетеризации была значительно ниже, когда кожу пациентов перед нанесением 4 %-ного лидокаина предварительно обрабатывали Er:YAG-лазером. В то же время, эффект усиления обезболивания не наблюдался при использовании настроек лазера ниже 2,0 Дж/см2 (стандартные условия – это 3,5 Дж/см2) [17].
В другом РКИ Yun и его коллеги обследовали 12 пациентов. Специалисты изучали, как изменится чувствительность пациентов после предварительной обработки кожи лица эрбиевым лазером с низким потоком энергии. Половину лица испытуемых вначале обрабатывали с помощью такого эрбиевого лазера, после чего наносили на кожу 5 %-ный крем с лидокаином; на другую половину наносили 5 %-ный крем с лидокаином без предварительной обработки лазером. После этого пациентам выполняли лазерную шлифовку кожи. Было установлено, что чувствительность кожи в той половине лица, на которую оказывалось предварительное лазерное воздействие, была гораздо ниже. Тем не менее, только 56% испытуемых оказались способны выдержать повторную шлифовку кожи, что делает данный подход сомнительным с точки зрения применения в клинической практике [18].
Витилиго является аутоиммунным заболеванием, при котором на коже возникают депигментированные пятна. В исследовании приняли участие 25 пациентов со стабильным симметричным витилиго, устойчивым к другим методам лечения. На одной половине тела пациентов пятна витилиго предварительно обрабатывали фракционным углекислотным аблятивным лазером, после чего наносили раствор бетаметазона и проводили сеанс фототерапии узкополосным ультрафиолетовым светом. На контрольной половине тела пятна витилиго не обрабатывали лазером, применяли только ультрафиолет [19]. СО2-лазер применяли с двухнедельным интервалом, в то время как фототерапия проводилась 2–3 раза в неделю на протяжении шести месяцев. У 44% пациентов отмечалась репигментация кожи более чем на 50% по сравнению с кожей контрольной половины тела. Такие результаты были достигнуты благодаря улучшению проникновения местных кортикостероидных препаратов. Таким образом, несмотря на дороговизну и длительность подобного метода лечения, он является перспективным, хотя и требует дальнейшего изучения.
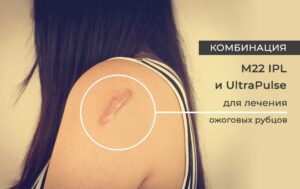
Улучшение внешнего вида рубцов часто наблюдается после лечения с помощью аблятивных фракционных лазеров, что, вероятно, связано с удалением части фиброзной ткани рубца и относительной нормализацией структуры коллагена [20].
Waibel исследовал 15 пациентов с гипертрофическими рубцами, образовавшимися в результате травмы, ранения или ожога. Каждый пациент получил до пяти процедур с CO2-лазером (плотность 10–15%, используя Ultrapulse Lumenis) с последующим местным применением триамцинолона (10 или 20 мг/мл) [21]. Спустя шесть месяцев с момента последнего сеанса лазерного лечения было отмечено улучшение текстуры, уменьшение степени гипертрофии и дисхромии рубцов. Авторы предполагают, что применение фракционных аблятивных лазеров как метод усиления доставки лекарственных препаратов может иметь преимущество перед инъекциями триамцинолона благодаря однородности распределения и глубине проникновения триамцинолона, а также поможет избежать боли, связанной с инъекциями.
Другая группа исследователей приводит результаты лечения в общей сложности 70 келоидных рубцов у 23 пациентов с применением аблятивного фракционного лазера (длина волны 2940нм, 180 Дж/см2, плотность 5%). Обработка лазером выполнялась раз в две недели с сопутствующим применением бетаметазона в виде крема два раза в день. Лечение проводилось до полного уплощения рубца или до того момента, когда видимые изменения состояния рубца прекращались [22]. В среднем, состояние рубцов у испытуемых улучшилось примерно на 50%. Через восемь месяцев после лечения, рецидивы келоидных рубцов составили 22%; все рецидивы были отмечены в течение двух месяцев после прекращении лазерного лечения.
Полимолочная кислота (PLLA; препарат Sculptra) обычно используется в качестве подкожного наполнителя (филлера) для восстановления объема в области лица, механизм его действия связан со стимуляцией пролиферации фибробластов и образования коллагена. Пациентов с атрофическими рубцами, образовавшимися в силу различных причин, в том числе после акне, травм или операций, лечили с помощью аблятивного фракционного СО2-лазера с последующим местным применением PLLA [23]. Лечение хорошо переносилось, пациенты отмечали умеренную болезненность после процедуры, наиболее частыми осложнениями были эритема и отеки. Каждый пациент прошел один курс лечения. Спустя примерно три месяца после окончания лечения у четверти пациентов наблюдалось улучшение контуров рубцов и уменьшение выраженности атрофии [24]. Специалисты объясняют такие результаты в том числе усилением выработки коллагена в месте обработки лазером.
Ботулинический нейротоксин типа А (ботулотоксин) является нейротоксином, который секретируется клостридиями (Clostridium botulinum – анаэробными грамположительными бактериями) и широко используется для борьбы с морщинами и омоложения кожи. Последние исследования показывают, что при местном нанесении ботулотоксин (в его нынешнем виде) не может проникнуть сквозь роговой слой кожи, и не было выявлено клинически заметных результатов по сравнению с инъекциями ботулотоксина [25]. В ходе исследования у 10 испытуемых одна половина лица обрабатывалась аблятивным СО2-лазером с последующим местным нанесением ботулотоксина; кожу на другой (контрольной) половине лица обрабатывали с помощью физраствора. По сравнению с контрольной стороной, местное применение ботулотоксина привело к значительному сокращению числа периорбитальных морщин через 5 недель после лечения. Эти результаты показывают, что доставка ботулотоксина может быть повышена путем предварительной обработки кожи аблятивным фракционным лазером. Исследования, касающиеся сравнения эффективности методов инъекций ботулотоксина и местного его применения, в данный момент продолжаются, и, я надеюсь, мы сможем воспользоваться их результатами в ближайшем будущем [26].
Совсем недавно проводилось исследование с использованием неаблятивных фракционных лазеров. Было показано, что предварительная обработка неаблятивным эрбиевым лазером (1550 нм), усиливала проникновение аминолевулиновой кислоты у человека [27]. Преимуществами неаблятивных лазеров является лучшая переносимость их пациентами и короткий период восстановления [28]. Хотя неаблятивные лазеры уже использовались в сочетании с местной терапией (например, с биматопростом для гипопигментированных шрамов) [29], использование данной технологии еще не изучалось в больших клинических исследованиях. Например, остается неясным, объясняется ли усиление эффекта именно предварительной обработкой неаблятивным фракционным лазером, поскольку биматопрост сам по себе может легко проникать через роговой слой.
PRP-терапия (platelet-rich plasma, плазмолифтинг) приобрела большую популярность в последнее время и используется в дерматологической практике для лечения рубцов, алопеции, для улучшения заживления ран и омоложения кожи [30]. В ряде исследований PRP-терапия использовалась после применения аблятивных фракционных лазеров, прежде всего, для усиления синергического эффекта и уменьшения выраженности эритемы после проведения лазерной процедуры [31]. Ни в одном из опубликованных исследований аблятивные фракционные лазеры не применялись в качестве средства для усиления доставки PRP, но это выглядит правдоподобным, с учетом того, что сочетание обоих методов имеет синергетический эффект [32]. В клинической практике некоторые специалисты регулярно используют PRP-терапию в дополнение к аблятивным фракционным лазерам, в первую очередь, для ускорения восстановления и уменьшения выраженности постпроцедурной эритемы.
Каждый из упомянутых методов лечения требует дальнейшего тщательного изучения и проведения клинических испытаний, чтобы исследовать их эффективность и возможные побочные эффекты. Следует проверить возможность применения на различных участках тела, у пациентов разных возрастных групп, пола и национальностей. Также должны быть определены оптимальные параметры для лазерных аппаратов, включая флюенс, режим, длительность курса процедур и т.п. Также следует определить, какая именно форма выпуска того или иного препарата (мазь, крем, гель, пластырь и т.п.) обеспечивает его наилучшее проникновение и отличается минимальным риском побочных эффектов. Например, ряд препаратов в их теперешней концентрации могут оказаться токсичными при лазер-ассоциированном методе введения, как это было продемонстрировано в опытах с лидокаином. Строгий и обоснованный анализ всех вышеупомянутых моментов позволит в конечном итоге определить, насколько применимы указанные методики в клинической практике.
Исследования на животных моделях и предварительные начальные исследования подтверждают возможность использования аблятивных фракционных лазеров в качестве будущего дополнения к местной терапии. Исследователи полагают, что улучшение трансэпидермального проникновения лекарственных препаратов после обработки кожи аблятивными фракционными лазерами может иметь более эффективное их действие, что, в свою очередь, позволит сократить длительность лечения и использовать более низкие концентрации активных веществ, потенциально устраняя побочные эффекты лечения. Исследования относительно возможности использования аблятивных фракционных лазеров для облегчения трансдермальной вакцинации, в качестве дополнения к лечению воспалительных дерматозов и с косметической целью все еще остаются в зачаточном состоянии. После того, как будут проведены крупные исследования и опубликованы их результаты, мы сможем говорить о возможности использования данной методики у большого количества пациентов.
 Доктор Фирас Аль-Наими (Dr Firas Al-Niaimi MSc, MRCP, EBDV) является известным дерматологом и лазерным хирургом. Он прошел обучение в Манчестере и является членом престижного общества хирургов и лазерных специалистов во всемирно известном Сент-Джонс Институте дерматологии в госпитале Сент-Томас в Лондоне. Он является автором более чем 80 публикаций, включая главы книг, и является членом консультативного совета в ряде уважаемых журналов.
Доктор Фирас Аль-Наими (Dr Firas Al-Niaimi MSc, MRCP, EBDV) является известным дерматологом и лазерным хирургом. Он прошел обучение в Манчестере и является членом престижного общества хирургов и лазерных специалистов во всемирно известном Сент-Джонс Институте дерматологии в госпитале Сент-Томас в Лондоне. Он является автором более чем 80 публикаций, включая главы книг, и является членом консультативного совета в ряде уважаемых журналов.
1. Bloom B.S., Brauer J.A., Geronemus R.G. Ablative fractional resurfacing in topical drug delivery: an update and outlook // Dermatol. Surg. 2013; 39:839–848.
2. Sklar L.R., Burnett C.T., Waibel J.S et al. Laser assisted drug delivery: a review of an evolving technology // Lasers Surg. Med. 2014; 46:249–262.
3. Brauer J.A., Krakowski A.C., Bloom B.S. et al. Convergence of anatomy, technology, and therapeutics: a review of laser-assisted drug delivers // Semin. Cutan. Med. Surg. 2014; 33:176–181.
4. Bos J.D., Meinardi M.M. The 500 Dalton rule for the skin penetration of chemical compounds and drugs // Exp. Dermatol. 2000; 9:165–169.
5. Scheuplain R.J., Blank I.H. Permeability of the skin // Physiol. Rev. 1971; 51:702-47.
6. Hruza G..J, Dover J.S. Laser skin resurfacing // Arch. Dermatol. 1996; 132(4):451-5.
7. Manstein D., Herron G.S., Sink R.K. et al. Fractional photothermolysis: a new concept for cutaneous remodelling using microscopic patterns of thermal injury // Lasers Surg. Med. 2004; 34:426–38.
8. Stumpp O.F., Bedi V.P., Wyatt D. et al. In vivo confocal imaging of epidermal cell migration and dermal changes post nonablative fractional resurfacing: study of the wound healing process with corroborated histopathologic evidence // J. Biomed. Opt. 2009; 14:024018.
9. Brisson P. Percutaneous absorption Can. Med. Assoc. J. 1974; 110:1182–1185.
10. Wlodek C., Ali F.R., Lear J.T. Use of photodynamic therapy for treatment of actinic keratoses in organ transplant recipients // Biomed Res. Int. 2013:349–526.
11. Haedersdal M., Sakamoto F.H., Farinelli W.A. et al. Fractional CO2 laser-assisted drug delivery // Lasers Surg. Med. 2010; 42:113–122.
12. Bachhav Y.G., Summer S., Heinrich A. et al. Effect of controlled laser microporation on drug transport kinetics into and across the skin // J. Controlled Release. 2010; 146:31–36.
13. Micali G., Lacarrubba F., Nasca M.R., Schwartz R.A. Topical pharmacotherapy for skin cancer: part I Pharmacology // J. Am. Acad. Dermatol. 2014; 70(6):965.e1–12.
14. Lee W.R., Shen S.C., Wang K.H. et al. The effect of laser treatment on skin to enhance and control transdermal delivery of 5-fluorouracil // J. Pharm. Sci. 2002; 91:1613–1626.
15. Lee W.R., Shen S.C., Al-Suwayeh S.A. et al. Laser-assisted topical drug delivery by using a low-fluence fractional laser: imiquimod and macromolecules // J. Controlled Release. 2011; 153:240–248.
16. Lee W-R., Shen S.C., Fang C.L. et al. Skin pretreatment with an Er:YAG laser promotes the transdermal delivery of three narcotic analgesics // Lasers Med. Sci. 2007; 22:271–278.
17. Singer A.J., Weeks R., Regev R. Laser-assisted anesthesia reduces the pain of venous cannulation in children and adults: a randomized controlled trial // Acad. Emerg. Med. 2006; 13:623–628.
18. Yun P.L., Tachihara R., Anderson R.R. Efficacy of erbium:yttrium-aluminum-garnet laser-assisted delivery of topical anesthetic // J. Am. Acad. Dermatol. 2002; 47:542–547.
19. Bachhav Y.G., Heinrich A., Kalia Y.N. Controlled intra- and transdermal protein delivery using a minimally invasive Erbium:YAG fractional laser ablation technology // Eur. J. Pharm. Biopharm. 2013; 84:355–364.
20. Qu L., Liu A., Zhou L. et al. Clinical and molecular effects on mature burn scars after treatment with a fractional CO(2) laser // Lasers Surg. Med. 2012; 44:517–524.
21. Waibel J.S., Wulkan A.J., Shumaker P.R. Treatment of hypertrophic scars using laser and laser assisted corticosteroid delivery // Ibid. 2013; 45:135–140.
22. Cavalié M., Sillard L., Montaudié H. et al. Treatment of keloids with laser-assisted topical steroid delivery: a retrospective study of 23 cases // Dermatol. Ther. 2015; 28:74–78.
23. Rkein A., Ozog D., Waibel J.S. Treatment of atrophic scars with fractionated CO2 laser facilitating delivery of topically applied poly-L-lactic acid // Dermatol. Surg. 2014; 40:624–631.
24. Mahmoud B.H., Burnett C., Ozog D. Prospective Randomized Controlled Study to Determine the Effect of Topical Application of Botulinum Toxin A for Crowʼs Feet After Treatment With Ablative Fractional CO2 Laser // Dermatol. Surg. 2015; 41:S75–S81.
25. Brandt F., OʼConnell C., Cazzaniga A., Waugh J.M. Efficacy and Safety Evaluation of a Novel Botulinum Toxin Topical Gel for the Treatment of Moderate to Severe Lateral Canthal Lines // Dermatol. Surg. 2010; 36:2111–2118.
26. Lim H.K., Jeong K.H., Kim N.I., Shin M.K. Nonablative fractional laser as a tool to facilitate skin penetration of 5-aminolaevulinic acid with minimal skin disruption: a preliminary study’, Br J Dermatol 2014; 170:1336–1340.
27. Massaki AB, Fabi SG, Fitzpatrick R. ‘Repigmentation of hypopigmented scars using an erbium-doped 1550 nm fractionated laser and topical bimatoprost // Dermatol. Surg. 2012; 38(7 pt 1)995–1001.
28. Narurkar V.A. Nonablative fractional laser resurfacing // Dermatol. Clin. 2009; 27(4):473–478.
29. Leo M.S., Kumar A.S., Kirit R. et al. Systematic review of the use of platelet-rich plasma in aesthetic dermatology // J. Cosmet. Dermatol. 2015 July. EPub ahead of publication.
30. Kim H., Gallo J. Evaluation of the effect of platelet-rich plasma on recovery after ablative fractionalphotothermolysis // JAMA Facial. Plast. Surg. 2015; 17(2):97–102.
31. Zhu J.T., Xuan M., Zhang Y.N. et al. The efficacy of autologous platelet-rich plasma combined with erbium fractional laser therapy for facial acne scars or acne // Mol. Med. Rep. 2013; 8(1):233–237.
32. Marra D.E., Yip D., Fincher E.F., Moy R.L. Systemic toxicity from topically applied lidocaine in conjunction with fractional photothermolysis // Arch. Dermatol. 2006; 142:1024–1026.